Carina Persson
En ekonomisk
analys av övervikt samt behandling av fetma
Slutrapport
1:1
2003-02-20
Ingvar
Nilsson &
(i.nilsson@seeab.se & a.wadeskog@seeab.se
1. slutsatser, sammanfattning och förslag
1.1
Fetma
Övervikt och fetma[1] är ett stort problem i
samhället. Övervikt definieras av WHO som ett BMI (Body Mass Index) över 25 och
fetma ett BMI över 30. För en man som är 180 cm lång uppstår fetma
enligt denna definition vid en vikt på cirka 97 kg och för en kvinna som
är 165 cm lång vid cirka 82 kilo. I Sverige har antalet personer med
fetma nästan fördubblats de senaste 20 åren. För Dalarnas del innebär det
att problemet bärs av mellan 15.000 och 20.000 personer. Vissa skattningar ger
vid handen att cirka 7-8% av sjukvårdskostnaderna och 7-10 % av
kostnaderna för sjukfrånvaro och förtidspension går att härleda
till fetma. Om samma siffror är tillämpbara i Dalarna talar vi om en möjlig
totalkostnad på cirka 400 miljoner kronor – per år.
Övervikt och fetma är ett problem för de personer som drabbas av det. Det försämrar ofta både deras hälsa och deras allmänna livsvillkor. Men övervikt utgör också ett problem för den offentliga vården som har att hantera både dess direkta och indirekta konsekvenser i form av olika former av vårdkonsumtion. Indirekt drabbas också samhället av kostnader i form av utebliven produktion, sjukskrivning, rehabiliteringsinsatser etc.
Övervikt utgör alltså både ett stort och dyrt folkhälsoproblem. Paradoxalt nog tycks insatserna mot övervikt både vara mycket begränsade inom vård- och hälsosektorn och sällan bygga på genomtänkta evidensbaserade behandlingsmodeller.
Övervikt uppstår då kroppens energiintag är större än energiförbrukningen. Man äter för mycket i förhållande till hur mycket man förbrukar. Det finns många olika uppfattningar om orsakerna bakom övervikt. Om vi bortser från speciella omständigheter tycks man vara överens om att det ofta är en mix av olika biologiska, psykologiska och sociala faktorer, således ett multifaktoriellt samband bakom övervikten. Detta leder naturligtvis direkt till slutsatsen att behandlingar kring övervikt måste ha ett multifaktoriellt och multidisciplinärt perspektiv. Det vi ibland brukar kalla helhetssyn på människan.
1.2 Denna studie
Denna rapport är ett försök att med ekonomens glasögon på individnivå beskriva samspelet mellan den enskilde och samhällets olika aktörer kring behandling av övervikt och fetma i Dalarna. Vi har studerat hur en överviktig person bemöts av det offentliga systemet i tre olika situationer. Dels då det inte alls finns några genomtänkta modeller för att behandla övervikt och fetma. Dels jämföra detta med två alternativa modeller för en sådan behandling. En öppenvårdsmodell i Ludvika/Smedjebacken och en mer slutenvårdsbetonad modell i Särna. Dessutom diskuterar vi hur man med utgångspunkt i dessa två verksamheter och andra erfarenheter kring rehabilitering av komplexa vårdförlopp skulle kunna bygga en ny modell för behandling av fetma i Dalarna.
Detta är inte i första hand en studie om behandlingsmodeller och behandlingsresultat. Det är en studie som analyserar behandling av övervikt och fetma som ett styrproblem, ett organisationsproblem, ett investeringsproblem, ett effektivitetsproblem och ett omfördelningsproblem mellan olika aktörer. Detta betyder inte att vi anser att individens lidande och olika former av metodutveckling inom behandlings- och rehabiliteringsarbetet är oviktigt. Tvärtom sådana perspektiv är naturligtvis de mest intressanta. Det är bara inte våra perspektiv.
1.3
Om fetman och dess konsekvenser
* fetma är ett stort och växande folkhälsoproblem, framförallt bland barn och unga.
* fetma leder till ett stort antal medicinska konsekvenser och följdsjukdomar. Fetman tar därvid i anspråk stora resurser både inom sjukvården och socialförsäkringssystemet och reducerar högst påtagligt produktionskapaciteten i landet (BNP-förluster)
* fetman i sig är i primärt inte ett problem som har medicinska orsaker utan verkar i första hand ha andra orsaker såsom ärftliga faktorer, livsstil, psykologiska faktorer, mat- och motionsvanor etc.
* däremot leder fetma till ett stort antal medicinska konsekvenser och följdsjukdomar som i sin tur binder sjukvårdsresurser och kostar mycket pengar
* fetma är ett tillstånd som ofta är förknippat med ett stort personligt lidande och starkt försämrad livskvalitet (depressioner, minskade sociala kontakter, orörlighet, dåligt sexualliv etc.) . Studier ger vid handen att livskvaliteten kan upplevas vara i nivå med den som upplevs av svårt sjuka cancerpatienter
* fetma, framförallt den grava fetman, som fenomen förefaller uppvisa betydande likheter med missbruksbeteende
1.4 Om behandling av fetma
* behandlingen av fetma är i förhållande till problemets storlek utomordentligt eftersatt
* de flesta sjukvårdsinsatserna idag handlar om att hantera och dämpa fetmans symtom, inte komma åt grundorsaken. Därför kan dessa insatser sägas vara improduktiva
* det är olämpligt att tala om begreppet vårdkedja i samband med fetma eftersom det inte förefaller finnas sådana förlopp
* snarare borde man tala om vårdnätverk som modell eller metafor för hur fetman bör hanteras inom vården
* att investera i behandling av fetma torde både för landsting och försäkringskassa vara utomordentligt lönsamt med hög ekonomisk avkastning
* man kan inte än annat rent undantagsvis kurera fetma enbart medicinskt. Fetma behandlas i huvudsak genom att den enskilde personen fattar beslut om att göra något åt sin fetma och att rehabiliterande och behandlande personal har till uppgift att stödja och motivera till ett sådant beslut samt tillföra kunskap och åtgärder för att stödja genomförandet
* primärvården borde vara den självklara medicinska basen för behandlingen av fetma. Tyvärr fungerar detta inte idag p.g.a. bl.a. brist på kompetens och kontinuitet samt den höga arbetsbelastningen
* särskilda case-management team (typ överviktsenheter) skulle kunna utgöra stödstrukturer för primärvården
1.5 Några ekonomiska och organisatoriska slutsatser
* effektivitetsperspektivet
a) dagens insatser för att hantera
övervikt och fetma är ur ett organisatoriskt perspektiv utomordentligt ineffektiva och leder till betydande resursslöseri.
Den onödiga merkostnaden för landstinget
i Dalarnas uppgår sannolikt till flera
hundra miljoner kronor årligen
b) en medveten satsning på enheter för övervikt leder med största sannolikhet till effektivitetsvinster på i storleksordningen flera hundra tusen kronor per patient, enbart för landstinget och vinster i samma storleksordning för andra offentliga aktörer, framförallt försäkringskassan
* investeringsperspektivet
a) om man ser behandling av överviktiga patienter som ett rent investeringsproblem ger avkastningen i ett tjugoårsperspektiv (förväntad återstående livslängd för vår kalkylperson) en återbäring på mellan 20 och 100 gånger på insatt kapital
b)
investering på 2-3 miljoner kronor per år i en enda genomtänkt
verksamhet för behandling av övervikt som kan behandla 60 patienter
årligen leder sannolikt till en återbäring
om cirka 60 miljoner kronor för landstingets räkning, per årskull behandlade
patienter.
c) detta leder till den möjliga slutsatsen att tidig insats mot potentiellt överviktiga barn eller allmänt förebyggande arbete mot övervikt, kanske är ännu mera ekonomiskt rationellt. Detta är emellertid något man i så fall borde studera i en uppföljande studie
* omfördelningsperspektivet
a) det mesta talar för att man borde överväga om man inom sjukvården borde omfördela resurser inom primärvård och/eller sjukhusvård i riktning mot behandling av överviktiga patienter. Det mesta talar för att detta vore ett hälsoekonomiskt och samhällsekonomiskt klokt beslut
b) men även sett ur försäkringskassans perspektiv vore en omfördelning av resurser från sjukersättning i riktning mot att finansiera insatser mot övervikt sannolikt ett mycket klokt beslut sett ur enbart ett strikt ekonomiskt rationalitetsbeslut. Varje satsad krona inom detta fält reducerar förmodligen kostnaderna för sjukersättningen med flera hundra, kanske över tusen procent
1.6 Vad kan man göra i Dalarna
* tittar
man på fetman som ett lednings- och beslutsproblem inom sjukvården
och socialförsäkringssystemet i Dalarna och anlägger ett investerings- eller
effektivitetsperspektiv, blir den verkligt centrala frågan inte om man
ska ha en verksamhet i Ludvika och en i Särna, utan hur många enheter
med liknande design som behövs för att hantera detta problem
* en annan viktig besluts- och ledningsfråga är hur sådana överviktenheter ska ledas i någon form av nätverksmodell och hur samspelet med i första hand primärvården samt barn- och ungdomsvården och i andra hand specialistsjukvården ska organiseras
* fetma
utgör en komplex, mångfacetterad rehabiliteringsproblematik Problemet
påminner om många andra rehabiliteringsproblem av långvarigt
slag – lösningarna ligger sannolikt i en nätverksbaserad, gränsöverskridande
lösning av case-management natur
* ett antal subregionala överviktsenheter för barn och vuxna i länet (4-6 st.) borde vara det naturliga sättet att på bredden organisera arbetet kring övervikt och fetma
* kostnaden för en sådan enhet med kapacitet att stödja 3-6 vårdcentraler (samt barn och ungdomsmottagningar) och under ett år arbeta med något hundratal patienter skulle sannolikt uppgå till1-2 Mkr/enhet
* samtidigt borde man bygga upp någon form av gemensamt kompetenscentrum för övervikt och fetma i länet vars syfte skulle kunna vara att stödja uppbyggnaden av vården kring övervikt och fetma, svara för kunskapsspridning samt samordning och metodutveckling
1.7 intressanta frågor att gå vidare med
Denna studie har varit den första av sitt slag. Den
har lett till minst tre intressanta följdfrågor att fundera över och
frågeställningar som i första hand ägs
av vårdplanerare och vårdpolitiker i landstinget i Dalarna
* hur ska göra för att få in man barn- och ungdomsperspektivet på ett mer systematiskt vis då gäller behandling av övervikt och fetma
* hur ska man på ett bättre vis kunna få in det förebyggande perspektivet i arbetet kring övervikt och hälsa
* om man bestämmer sig för att bygga ut en nätverksstruktur för organisering och ledning av arbetet kring övervikt och fetma. Hur bör man då gå tillväga. Det finns rikligt med erfarenheter från andra multifaktoriella områden inom vården för hur sådan nätverksorganisering bör byggas ut och ledas
2. Inledning
2.1 Övervikt
Övervikt och fetma[2] är ett stort problem i samhället. Övervikt definieras av WHO som ett BMI (Body Mass Index) över 25 och fetma ett BMI över 30. För en man som är 180 cm lång uppstår fetma enligt denna definition vid en vikt på cirka 97 kg och för en kvinna som är 165 cm lång vid cirka 82 kilo. Föreligger dessutom en uttalad bukfetma, s.k. kalaskula, är risken för insjuknande i hjärt- kärlsjukdomar och typ2 - diabetes väsentligt ökad
I Sverige har antalet personer med fetma nästan fördubblats de senaste 20 åren. Enligt beräkningar lider cirka 8% av befolkningen eller 500.000 personer (med denna definition) av fetma[3]. För Dalarnas del (med en befolkning på cirka 290.000 personer) innebär det att problemet bärs av mellan 15.000 och 20.000 personer om Dalarna vore representativt för landet i sin helhet[4]. I Ludvika med 27.000 invånare, lider cirka 12% av männen och 14% av kvinnorna (eller totalt cirka 3.000 personer) av fetma. I en studie har 16.000 personer i Dalarna angett att deras övervikt är orsak till upplevda psykiska/psykosociala problem[5].
Vissa skattningar ger vid handen att cirka 7-8% av
sjukvårdskostnaderna och 7-10 % av kostnaderna för sjukfrånvaro och
förtidspension går att härleda till fetma[6]. I den nyligen publicerade SBU-studien anges något lägre värden,
intervallet 2-6% av sjukvårdskostnaderna för de direkta effekterna av
fetma[7]. I Kalmar Län[8] med en befolkning något
mindre än Dalarnas län uppgår de årliga kostnaderna för fetma till
nästan 250 miljoner kronor (diabetes, blodtryck & blodfetter) för
sjukvården och drygt 150 miljoner kronor (sjukskrivning och
förtidspensioner) för försäkringskassan. Om samma siffror är tillämpbara i
Dalarnas Läns talar vi om en möjlig totalkostnad på cirka 400 miljoner
kronor – per år.
Övervikt och fetma är ett problem för de personer som drabbas av det. Det försämrar ofta både deras hälsa och deras allmänna livsvillkor. Men övervikt utgör också ett problem för den offentliga vården som har att hantera både dess direkta och indirekta konsekvenser i form av olika former av vårdkonsumtion. Indirekt drabbas också samhället av kostnader i form av utebliven produktion, sjukskrivning, rehabiliteringsinsatser etc. En betydande del av dessa kostnader skulle kunna betraktas som onödiga.
Övervikt utgör alltså både ett stort och dyrt folkhälsoproblem. Paradoxalt nog tycks insatserna mot övervikt både vara mycket begränsade inom vård- och hälsosektorn och sällan bygga på genomtänkta evidensbaserade behandlingsmodeller. Kunskapen och forskningen inom detta fält tycks också vara ganska begränsad både då det gäller orsaker till övervikt dess konsekvenser för individ och samhälle samt effektiva behandlingsmodeller
Övervikt uppstår då kroppens energiintag är större än energiförbrukningen. Man äter för mycket i förhållande till hur mycket man förbrukar. Det finns många olika uppfattningar om orsakerna bakom övervikt. Om vi bortser från speciella omständigheter tycks man vara överens om att det ofta är en mix av olika biologiska, psykologiska och sociala faktorer, således ett multifaktoriellt samband bakom övervikten.
Detta leder naturligtvis direkt till slutsatsen att behandlingar kring övervikt måste ha ett multifaktoriellt och multidisciplinärt perspektiv. Det vi ibland brukar kalla helhetssyn på människan. Samtidigt kan man konstatera att kunskaperna om fungerande handlingsprogram mot övervikt är mycket begränsade. Kunskapsluckorna är mycket stora[9].
2.2 Övervikt, behandling och ekonomi
En följd av detta är att det uppstår onödigt lidande hos ett stort antal personer som en följd av att deras övervikt inte får en relevant behandling. En annan följd är att detta i onödan binder en mängd samhällsresurser både inom sjukvård, socialtjänst och socialförsäkringssystem till följd av överviktens olika effekter. Ett betydande resursslöseri. På lång sikt kommer allt fler personer att drabbas av övervikt och fetma. Utvecklingen tycks vara accelererande. Med ytterligare lidande och samhällskostnader som följd. Av detta skäl borde både prevention, hälsobefrämjande insatser och arbete mot barn och unga vara ett naturligt nästa steg i denna typ av arbete.
Personer med fetma passar inte in i den traditionella vårdapparaten. Deras problembild och orsakerna bakom den passar inte de kompetensområden och specialiteter som finns inom sjuk- och hälsovård. Det finns en stark benägenhet att behandla fetmans symtom, konsekvenser och bieffekter i stället för fetman som sådan och dess orsaker. Många klienter ramlar mellan stolarna i våra välfärdssystem. Men de blir också utsatta för ett sorts Svarte Petterspel i vårdapparaten.
2.3 Studiens utgångspunkt
Denna rapport är ett försök att med ekonomens glasögon på individnivå beskriva samspelet mellan den enskilde och samhällets olika aktörer kring behandling av övervikt och fetma i Dalarna. Vi kommer att studera hur en överviktig person bemöts av det offentliga systemet i tre olika situationer. Dels då det inte alls finns några genomtänkta modeller för att behandla övervikt och fetma. Dels jämföra detta med två alternativa modeller för en sådan behandling. En öppenvårdsmodell i Ludvika/Smedjebacken och en mer slutenvårdsbetonad modell i Särna. Dessutom kommer vi att diskutera hur man med utgångspunkt i dessa två verksamheter och andra erfarenheter kring rehabilitering av komplexa vårdförlopp skulle kunna bygga en ny modell för behandling av fetma i Dalarna.
Detta är inte i första hand en studie om behandlingsmodeller och behandlingsresultat. Det är en studie som analyserar behandling av övervikt och fetma som ett styrproblem, ett organisationsproblem, ett investeringsproblem, ett effektivitetsproblem och ett omfördelningsproblem mellan olika aktörer. Detta betyder inte att vi anser att individens lidande och olika former av metodutveckling inom behandlings- och rehabiliteringsarbetet är oviktigt. Tvärtom sådana perspektiv är naturligtvis de mest intressanta. Det är bara inte våra perspektiv.
Vår utgångspunkt är alltså
att ur ett ekonomiskt och organisatoriskt perspektiv studera hur
frånvaron av vårdkedjor och närvaron av genomtänkta vårdkedjor
påverkar den enskilde men framförallt vad som händer med de offentliga
systemen
3. metod
3.1 Metod i stort
Vår arbetsmetod bygger på en egenutvecklad datorbaserad samhällsekonomisk kalkylmodell (modellen finns redovisad i ett stort antal rapporter samt på vår hemsida www.seeab.se. Modellen har också används vid flera utvärderingar av socialstyrelsen). Idén är att utgå från individuella vårdförlopp, samt att jämföra ett förväntat utfall (eller bedömt utfall) med ett tänkt referensalternativ. Därefter ställs de olika händelsekedjornas ekonomiska konsekvenser mot varandra - ofta i ett "Best case" mot ett "Worst case". I detta fall har vi studerat behandling mot fetma utan ett genomtänkt vårdprogram/vårdkedja i förhållande till de två alternativa modellerna för detta.
Konkret har vi gått så tillväga att vi tillsammans med en expertgrupp, bestående av individer från alla berörda aktörer i ett antal seminariesteg mejslat fram de tre olika förloppen samt identifierat, kvantifierat och värderat (prissatt) deras ekonomiska konsekvenser.
3.2 Scenariometodiken
Vi använder oss av s.k. scenarioteknik för att skapa ett beräkningsunderlag . Det innebär att man bygger upp en tänkt person med en viss problembild, som befinner sig i en viss social situation, på en konkret plats i kommunen etc. För denna person bygger man sedan upp ett eller flera tänkbara utvecklingsförlopp under ett antal år. Fallbeskrivningen konstrueras i samråd med de inom professionen verksamma. Den utgör inte sällan en god syntes av "typiska fall” för det man vill studera. Man skapar ett sorts ”typiskt förlopp”. Den skall också kännas rimlig för professionella från andra kommuner eller landsting.
Metoden innebär en förenkling av verkligheten men skapar samtidigt tydlighet och fungerar som ett pedagogiskt tankeredskap. Resultatens begränsningar är beroende av hur väl man lyckats formulera själva scenariona.
3.3 Vårt tillvägagångssätt i denna studie
Konkret ha vi valt en individ med grava
överviktsproblem. Carina Persson. Vi har studerat hennes liv med och
utan olika vårdprogram för övervikt under en femårsperiod.
Starttiden för vår klocka är 1/1 2001 och vi stannar klockan 31/12
2005.
Vår lokala expertgrupp har bestått av aktörer från olika delar av landsting och försäkringskassa t.ex. de olika överviktsenheterna primärvård, akutsjukvård, , socialtjänst, försäkringskassa, etc. Olika yrkesgrupper har varit företrädda läkare, sjuksköterskor, undersköterskor, dietister, paramedicinare, folkhälsoplanerare, vårdadministratörer beteendevetare och rehabiliteringshandläggare
Arbetet har skett konkret på följande vis. En projektgrupp (vår expertgrupp) har beskrivit, kvantifierat och hjälpt oss att prissätta de olika aktiviteterna i tre parallellscenarier (utan vårdprogram samt med två olika alternativa vårdprogram) i ett antal steg.
Med diagnosen ovan som grund har vår lokala expertgrupp hjälpt oss med att precisera och beskriva diagnoserna och i grova drag upprätta de tre scenariona, identifierat samtliga de aktiviteter som rimligen kommer att ske med anledning av diagnosen, fastställt och kvantifierat omfattningen av dessa aktiviteter samt gjort ett första försök att prissätta varje insats.
Detta sammanställs därefter av oss i en första sammanhängande bild varefter denna bild trovärdighetstestats i form av ett nytt gemensamt seminarium. Bilden reviderades därefter och de olika aktörerna kompletterade sitt arbete, framförallt genom att ta fram mera exakta kostnader för varje aktivitet.
Detta sammanställdes återigen till en preliminär slutbild som testats mot den professionella gruppen och slutreviderats. Sammanlagt har genomförts fyra seminarier tillsammans med expertgruppen. Arbetet har skett under perioden maj 2002 – februari 2003.
Arbetet för expertgruppen har således skett dels som individuellt arbete och dels som ett antal arbetsseminarier. Rollen för expertgruppen har varit att tillhandahålla kunskap och fakta om vårdförlopp samt ekonomiska grunddata.
Vår egen uppgift har varit att ge arbetet struktur, sammanställa och göra en syntes av de olika delarna samt genomföra det konkreta kalkylarbetet. Det konkreta kalkylarbetet har skett med hjälp av KALAS (Kalkyl och Analysmodell för Lokala Aktörers Samverkan) som är tillämpbar för att analysera både förvaltnings- och samhällsekonomiska konsekvenser av olika offentliga åtgärder där en eller flera lokala aktörer är involverade.
Modellen, som i aktuell version belyser olika välfärdseffekter i cirka 140 olika parametrar, ger oss möjlighet att beskriva, analysera och värdera de ekonomiska konsekvenserna av olika handlingsalternativ på samhällsnivå, myndighetsnivå (t.ex. kommun, landsting, försäkringskassa etc.), enhetsnivå (vårdgrenar såsom, primärvård, specialistsjukvård och akutsjukvård) samt aktivitetsnivå (t.ex. läkarbesök, operationstillfälle, rehabutredning, sjukpenning, skattebortfall etc.)
Vi har valt tidshorisonten fem år i första hand för att inte hamna i ett alltför omfattande kalkylarbete. Skillnaderna mellan de olika alternativen kommer att hinna utkristalliseras tillräckligt tydligt och de flesta intressanta förändringarna blir belysta inom en femårsperiod. De skillnader som finns mellan alternativen kommer naturligtvis att öka ju fler år man utsträcker kalkylen till.
Slutligen vill vi, som en teknisk kommentar påpeka, att eftersom kalkylen spänner över flera år och en krona 2001 är annorlunda värd än en krona 2005 har vi med utgångspunkt från traditionell samhällsekonomisk metodik valt att diskontera alla priser och kostnader till ett nuvärde med hjälp av en diskonteringsränta som vi valt till 5% och med alla priser angivna som fasta priser, dvs. inflationsrensade.
3.4 Generaliserbarhet
Vår studie är baserad på en tänkt individ. Ett ”typiskt fall”. Detta gör att de resultat vi kommer fram till inte utan vidare går att generalisera till alla andra fall och andra miljöer. Till att börja med är resultatet beroende av i vilken mån vår kalkylperson, Carina, är representativ. På denna punkt har vi genomfört några olika känslighetstest av vår kalkyl genom att förändra ett antal grundparametrar och tycker oss se att det generella mönstret i skillnad mellan best-case och worst case kvarstår även om vi förändrar vissa grundantaganden.
Studiens resultat stämmer också väl överens med liknande studier som gjorts både av oss själva kring andra målgrupper och studier kring denna målgrupp på andra ställen i landet, varför vi bedömer att storleksordningarna i våra beräkningar är generaliserbara.
3.5
Avgränsningar – inga barn, inget
förebyggande arbete
Fetma och övervikt är något som ibland uppstår tidigt i livet. Man vet idag att andelen överviktiga barn ökar snabbt. Därför vore det naturligt att titta just på den tidiga barndomsfetmans konsekvenser. På samma sätt är det förebyggande arbetet både i form av allmänt förebyggande arbete i samhället och mot målgruppen ”måttligt överviktiga” på väg in i riskzon av stort intresse.
Men eftersom detta fält är tämligen obearbetat då det gäller denna form av tämligen komplexa ekonomiska analyser har vi tillsammans med uppdragsgivaren valt att i denna studie inte ta med dessa två områden. Möjligtvis kan de bli av i intresse i en eventuellt uppföljande studie.
4. Övergripande syfte och anslag
4.1 Syfte i stort
Det övergripande syftet med denna studie är att visa
hur arbetet med, och resultatet från, en enkel kalkylmodell kan vara
ett stöd för att beskriva och prissätta olika vårdförlopp
(vårdkedjor) samt värdera och jämföra dessa
vårdkedjor ur ett kostnadseffektivitetsperspektiv så att det ger
ett relevant beslutsunderlag kring beslut om vårdkedjor/vårdprogram
I bästa fall kan denna studie vara ett stöd för beslutsfattarna i Dalarnas läns landsting att fatta beslut om hur framtidens behandling av övervikt och fetma kan organiseras.
4.2 Fetma, vårdkedjor och samverkan
4.2.1 Ett multidisciplinärt problem av gränsöverskridande natur
Fetma och behandling av fetma är ett multidisciplinärt problem som både spänner över olika vårdgrenar och över flera olika offentliga välfärdsaktörers ansvarsområden. Detta betyder sannolikt att fetma vare sig kan förstås eller behandlas framgångsrikt utan att lösningarna tar sin utgångspunkt i detta förhållande.
Om detta är riktigt, betyder det att en effektiv lösning av detta problem kräver en organisationsstruktur, en finansieringsmodell och en ledningsmodell som beaktar detta. Man skulle kunna prata om behandling av fetma som ett samverkansproblem eller problem kring gränsöverskridande. Det krävs alltså en samverkansstruktur av det slag som förespråkas t.ex. i prop-63[10], i arbetet med personliga ombud, finsamförsöken eller frisamförsöken. Vårt kalkylarbete och den analys vi gör i detta arbete måste utgå från och beakta detta förhållande som en viktig faktor.
4.2.2 Fetman, dess orsaker och konsekvenser
Då man ska studera fetma som ett vårdproblem blir man tämligen snabbt klar över att fenomenet är både enklare och svårare att förstå och tackla än vad man inledningsvis trott. Enklare på så vis att fetmans lösning ligger i att individen måste minska sitt energiintag och/eller samtidigt öka sin energiförbrukning. Svårare eftersom vägen att ta sig dit inte är särskilt enkel. En orsak illustreras i följande bild
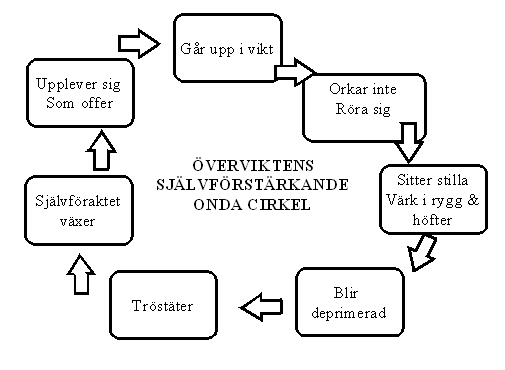
De flesta insatser som görs mot fetman i dag inom det som skulle kunna kallas vårdapparaten är inte inriktade mot fetman som sådan eller dess orsaker utan mot fetmans konsekvenser. I första hand de somatiska, psykiska, sociala och försörjningsmässiga effekterna av fetma. I bästa fall skapar man en symtomdämpning i sämsta fall kommer man genom dessa insatser att möjliggöra ett fortsatt liv med fetma. Det som man i missbrukssammanhang säger är att vara medberoende. Lite tillspetsat; ungefär som att ge en alkoholist vitamintillskott för att möjliggöra fortsatt drickande. Man skapar möjligheten för en självförstärkande ond cirkel av följande slag.
Mycket sällan tacklar man, av en mängd skäl som vi belyser längre fram, fetman som sådan eller dess egentliga orsaker – varför super Jeppe egentligen?. Vi finner här stora likheter med många andra komplexa vårdproblem där erfarenheterna kring symtomdämpning förefaller vara entydigt negativa, ibland rent av kontraproduktiva.
4.2.3 Begreppet vårdkedja är inte relevant kring fetma
Det vore då kanske naturligt att försöka tänka sig en sorts vårdkedja för att hantera detta problem. Så formulerades också vårt uppdrag ursprungligen. Begreppet vårdkedja leder tanken till en sorts mer eller mindre standardiserad sekvens av händelser. Där varje händelse följs av en annan relativt logisk och förutbestämbar händelse. Ungefär som vid stroke för äldre där en vårdkedja skulle kunna se ut så här;
insjuknande àambulans à
intensivvård à medicinsk
vårdavdelning à
geriatrisk vårdavdelning à
sjukhusansluten hemsjukvård à
hemrehabilitering à
bostadsanpassning àprimärvård
àhemtjänst
En kedja är aldrig starkare än sin svagaste länk. Vårdkedjan är beroende av att rätt insatser kommer i rätt ordning och vid rätt tidpunkt. Fördröjningar eller felaktig timing kan leda till att man måste börja om från början. Detta är själva grundtanken då man konstruerar en vårdkedja.
Idén bakom vårdkedjan är alltså att för
att en vårdinsats ska ge effekt måste alltså denna samordning
äga rum. Man måste kunna ta ställning till helheten och den specifika
sekvens av beslut och insatser som utgör denna helhet. Det finns alltid
incitament och risk för suboptimering eftersom ingen enskild aktör har, vare
sig finansiellt eller humanitärt, ansvar för individen. En bärande idé bakom vårdkedjebegreppet
är att försöka skapa ett bättre resursutnyttjande inom vården genom att
de olika delarnas insatser samordnas och synkroniseras på ett ofta
tämligen standardiserat vis.
4.2.4 Snarare måste vi tala om vårdnätverk och case-management
Men behandling av fetma följer inte detta förlopp. Utan man får snarare tänka sig att det finns ett grundproblem – fetman i sig – och ett antal följdproblem – fetmans konsekvenser. Om man tänker på detta vis blir nog snarare vårdnätverk en mer relevant metafor.
Man får då tänka sig att i centrum av detta vårdnätverk finns en sorts koordinators- eller spindelfunktion som har sitt fokus på att arbeta med rehabilitering och behandling av fetman i sig och kring detta centrum eller nav finns ett stort antal aktörer som har till uppgift att bistå i arbetet med ett begränsa fetmans följdeffekter
Ett sådant synsätt vore att släppa dagens symtombehandling av fetma och fokusera på själva grundproblemet dess orsaker. Som organisationsmodell liknar detta den form som brukar kallas case-management[11] och som bl.a. används vid komplex och integrerad behandling och rehabilitering av psykiskt sjuka.
Vi kommer därför i denna studie att utgå från ett vårdnätverksperspektiv då vi studerar behandling av fetma.
4.3 Vi har studerat tre olika förlopp ur tre perspektiv
Det mer konkreta syftet är därför att se om man med
hjälp av en kalkylmodell kan värdera olika metoder eller vårdförlopp
för att behandla fetma/övervikt.
Det vi konkret har gjort är att ställa mot varandra tre olika förlopp
* behandling utan sammanhängande vårdprogram/vårdkedja
* behandling med vårdprogram X (Ludvika/Smedjebacken) och behandling med vårdprogram Y (Särna)
* som ett tredje hypotetiskt scenario har vi ställt ett tänkbart framtida case-management team av nätverksmodell som bygger på det bästa ur de två idag befintliga verksamheterna
Det vi har studerat är utfall av de tre olika alternativen i form av effekter för olika offentliga aktörer. I första hand landstinget och i andra hand andra offentliga aktörer. Analysen belyser
* ett kostnadseffektivitetsperspektiv; vad är kostnaden för de olika alternativen i förhållande de resultat man uppnår
* ett investeringsperspektiv; leder olika vårdprogram till omfördelning över tid då det gäller offentlig konsumtion i allmänhet och vårdkonsumtion i synnerhet
* ett omfördelningsperspektiv; hur leder ett vårdprogram eller frånvaron av ett vårdprogram till omfördelningseffekter mellan olika vårdgrenar samt mellan landstinget och andra offentliga aktörer
4.4 Att kalkylera konsekvenser av fetma
4.4.1 Orsakssambanden i stort
Ett grundanslag i denna studie är att se vilka ekonomiska effekter som uppstår för den enskilde, olika myndigheter och samhälle av fetma och övervikt. Hur kostnader drabbar olika aktörer över tid samt hur olika insatser mot fetma leder till förändringar av kostnader och intäkter för olika aktörer.
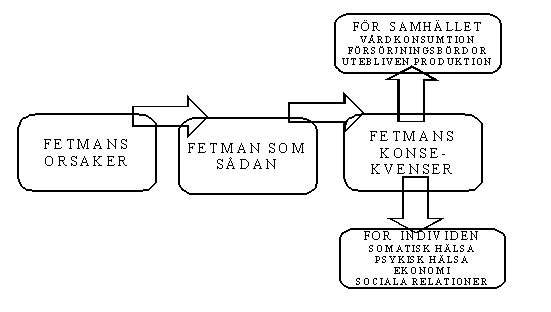
Normalt sett då man studerar kostnader denna typ av fenomen har man ett ganska organisations- och myndighetsnära perspektiv. Vad kostar ett vårddygn? Hur mycket betalar man i sjukpenning per månad. Vårt anslag kan beskrivas översiktligt i figuren nedan
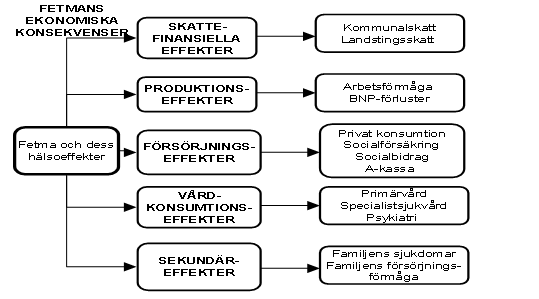
Vi är alltså intresserade av att studera fetmans ekonomiska konsekvenser i ett bredare perspektiv. Vi vill bl.a. se hur dessa effekter kan vara
* direkta och indirekta
* leda till omfördelning av kostnader för olika aktörer
* både vara så kallade reala kostnader och finansiella kostnader
Genom detta bredare anslag får man som beslutsfattare både en bättre bild av fetmans faktiska kostnader och vilka beslut som det skulle vara ekonomiskt rationellt att fatta.
4.4.2 Investeringsperspektivet
Ett annat problem förknippat med studier av detta slag är att man är fången i den normala budgetarbetets ettårscykel. Med ett sådant tidsperspektiv blir strängt taget varje utgiftspost också automatiskt en kostnad.
Men rehabilitering av fetma liksom många andra komplexa och multifaktoriella fenomen har tämligen långsiktiga förlopp. Om man gör en insats vid en viss tidpunkt får man vänta ganska länge innan effekten infinner sig. Ett något mera rationellt sett att se problemet vore att betrakta det som ett investeringsproblem[12], dvs. först måste jag satsa resurser för att få en förändring till stånd. Därefter kommer jag att, vid en betydligt senare tidpunkt, erhålla avkastningen på denna rehabiliteringsinvestering. Den investeringspuckel som uppstår i en sådan process finns redovisad i figuren nedan.
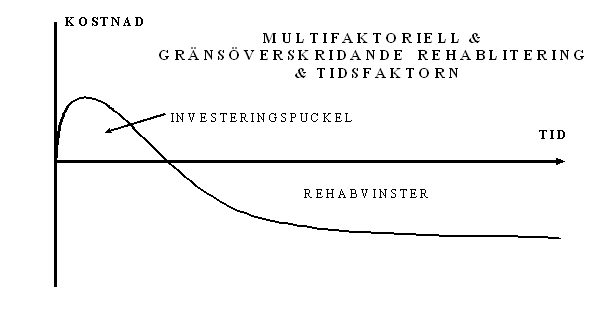
Beslutsfattarens dilemma kring detta brukar vara av två slag. För det första; kan jag skaffa resurser för att ta investeringskostnaden. Och för det andra tror jag att de osäkra framtida vinsterna kommer att tillfalla just mig och inom rimlig tid.
Erfarenheten från de flesta kalkyler av
multifaktoriell rehabilitering visar att de förväntade avkastningstalen
förefaller vara utomordentligt höga.
4.4.3 Ett kalkylproblem vi stött på
Ett grundproblem i just detta kalkylarbete är att för att få en korrekt beskrivning av de ekonomiska effekterna av olika insatser skulle nedanstående kausalitetskedja vara nödvändig att ha full kunskap om
Fetma à behandling à effekter på övervikten à övriga hälsoeffekter à direkta ekonomiska effekter à samhällsekonomiska effekter
Detta skulle i den bästa av världar göras med två grupper en försöksgrupp och en kontrollgrupp. Detta har inte varit möjligt. I själva verket är kunskapsläget vad avser kopplingen mellan olika åtgärder och deras långsiktiga effekter för övervikten tämligen svaga. Och än svagare är den kvantitativa kopplingen mellan först minskad övervikt och därefter minskad vårdkonsumtion.
Detta påverkar naturligtvis trovärdigheten av våra kalkyler. Relativt säkert går det att ta fram siffror på både sjukdomsförlopp och vårdkonsumtion för det vi kallar ”worst case”. Här tycker vi oss stå på tämligen säker mark. Det finns dessutom andra studier som pekar i samma riktning som vår. Men då det gäller de ekonomiska effekterna av dagens överviktsenheter och i än högra grad vårt konstruerade ”best case” måste med nödvändighet kalkylerna begränsas till att vara väl underbyggda hypoteser, men inte mer.
5. Carina perssons liv fram till idag
5.1 Inledning
Carina Persson föddes 23 maj 1955 i Vansbro i västra Dalarna. Hon är idag 47 år gammal och bor med sin familj i ett radhus i Borlänge sedan 15 år tillbaka. Hon är 165 cm lång och väger 108 kg. Hennes övervikt sitter i första hand på magen, på rumpan och på låren. Hon har därmed ett BMI på cirka 39 och definieras utifrån detta som en person med svår fetma[13].
5.2 Livsstil och vanor
Carina har under en stor del av sitt liv arbetat inom vården som undersköterska. De sista tio åren har hon i kortare och längre perioder varit sjukskriven för en rad olika symptom. De flesta av dem med direkt eller indirekt koppling till hennes övervikt
Hon är gift med Patrik som efter omskolning från gruvindustrin numera är försäljare på Bilia i Borlänge. De har tre barn födda -78, -80 och -83. Två av dessa barn är överviktiga, ett av dem kraftigt överviktig.
Carina har egentligen kunskap om att hon borde äta bättre och kanske lite mindre. Hon lagar mat till sin familj (god mat och rikligt med mat). Hon är också medveten om att hon borde röra sig lite mer. Hon är besvärad av sin fetma. Hon skäms en aning och den försvårar hennes liv eftersom den gör henne tung och orörlig. Hon är medveten om att hon både har och framförallt kommer att få fler följdsjukdomar av sin fetma.
5.3 Barndom
Carina är uppväxt i det lilla samhället Äppelbo i Vansbros skogsbygder. Mamman var hemmafru, lagade god och energirik mat till den skogsarbetande maken. Carina hade inga uppenbara fritidsintressen under sin uppväxt då det gäller t.ex. idrott. En ganska vanlig ung tjej. Hon var som barn överviktig.
Möjligtvis skulle man kunna säga att hennes uppväxt inte präglades av särskilt stor medvetenhet om vad som är en balanserad kost. I efterhand kan man dock se att tidigt i hennes liv blev maten central både som en del i umgänget men också som en källa till tröst och som ett uttryck för omvårdnad och omtanke
5.4 Överviktens framväxt
Carina är under sin uppväxt något överviktig och inleder tidigt i livet perioder av bantning. Den stora viktökningen för Carinas del uppstår dock i första hand i samband med hennes tre graviditeter. Hon går upp 8-10 kg vid varje tillfälle. Hon slutar dessutom att röka, vilket ger ytterligare påslag på vikten.
I takt med att hon går upp i vikt får hon allt svårare att röra sig vilket gör att hon sitter alltmer stilla, vilket leder till ytterligare viktsuppgångar, vilket i sin tur leder till att hon rör sig ännu mindre osv. En klassisk självförstärkande ond cirkel. Detta gör henne deprimerad och ledsen vilket hon bl.a. dämpar genom att trösta sig själv med mat och godis. Efter hand uppstår också ett sorts omedvetet sug efter mat, inte sällan efter fet mat. Hon äter ganska lite dagtid, men desto mer under dagens senare del, på kvällen och stundtals även nattetid.
Hon skäms för sitt beteende och sitt utseende. Det finns vissa likheter mellan hennes beteenden och missbrukarens. Skamkänslan, smygätandet (skåpsupandet) suget efter drogen (men kanske mat i stället för alkohol). Hon förefaller sköta sig utåt men ”syndar” ofta i sin ensamhet (kanske nattetid då ingen ser och märker).
Hon kan också tidigt bli sjukskriven för effekterna av detta t.ex. värk i fötter, ben, knän och höfter. Hon kan känna sig utmattad eller deprimerad.
Mellan viktsuppgångarna återkommer olika perioder av bantning på egen hand – de första redan i tonåren[14]. En del längre, andra kortare. Några framgångsrika på kort sikt, andra inte.
Det finns inga påtagliga fysiologiska förklaringar till hennes successivt tilltagande övervikt. Hennes ämnesomsättning är testad och befunnen vara normal. För en utomstående betraktare påminner hennes beteende om ett typiskt missbrukarbeteende. Tvångsmässigheten, det ökande beroendet, smusslandet, skamligheten. Men också missbruket ( i detta fall av mat) som något som skyler och döljer en underliggande problematik.
5.5 Tidigare hantering av övervikten
Carina har insikt om att övervikten inte är bra för henne. Dessutom känner hon sig inte heller attraktiv inför sin man. Hon har gjort mängder med saker för att komma tillrätta med sitt problem. Läser veckotidningar. Bantar några månader, går ner i vikt och går därefter upp ytterligare några kilo. Går med i viktväktarna, lyckas primärt då gå ner i vikt, men får relativt snart återfall med viktuppgång igen. Besöker företagshälsovården som uppmanar henne att går ner i vikt, men ger henne inte något konkret stöd.
Under en period arbetar på Carinas vårdcentral en primärvårdsläkare som är kunnig i både överviktsbehandling och har god insikt i rehabiliteringsfrågor. Han tar sig tid att prata med Carina. De kommer överens om ett långsiktigt arbete med att ändra matvanor och som stöd för att inleda processen förskrivs läkemedlet Xenical, men först efter det att hon på egen hand lyckats gå ner tre kilo. Inledningsvis går det ganska bra. Carina börjar går ner i vikt. Men hon upptäcker också att varje gång hon tar sin medicin och slarvar med maten får hon diarréer (en bieffekt av Xenical). Då börjar hon fuska för att undvika dessa biverkningar. Först på fester, sedan helger och så småningom nästan varje dag. Läkaren slutar i denna veva på vårdcentralen och ersätts av en stafettläkare. Det slutar med att hon inte bara återtar sin gamla vikt. Hon går även upp några extrakilo.
Hon har också funderat över en magsäcksoperation med syftet att förminska magsäcken.[15] Men dels uppfyller hon inte kraven på att vara ”tillräckligt” överviktig för en sådan operation och dels är hon rädd för eventuella komplikationer detta kan medföra.
Med andra ord har inga av åtgärder hittills hjälpt Carina att hantera sin övervikt. I grund och botten handlar det för hennes del om att byta livsstil. Ändra matvanor, ändra motionsvanor och kanske våga titta på sig själv och fråga sig själv vad hennes övervikt står för.
Det finns många förklaringar till att hon inte lyckas på egen hand. En kan vara brist på kunskap om vad som krävs. T.ex. tillräcklig kunskap om vad en god, mättande och näringsriktig men energisnål kost är. Carina lever med en stark föreställning om att viktminskning handlar om att späka sig och att avstå helt eller delvis från att äta. Hon förknippar viktminskning med begrepp som bantning och hunger.
Man kan också föreställa sig att Carina nu så länge varit överviktig att hon betraktar detta som sin egentliga identitet. Därmed är det kanske svårt för henne att föreställa sig ett liv som icke överviktig. Det är också möjligt att övervikten fungerar som ett skydd, som något hon använder för att skyla över och gömma sig. Det finns med andra ord alltså många tänkbara och möjligtvis också subtila och/eller spekulativa orsaker som förklarar varför det kan vara så svårt för henne att bryta mönstret.
En annan orsak kan vara brist på stöd utifrån och uthållighet. Man skulle i viss mån kunna betrakta familjen som medberoende i processen. Byter Carina matvanor, så kommer det ju att gälla resten av familjen också.
5.6 Nuläge
Av sin övervikt drar Carina efter hand på sig följdsjukdomar från hjärta och blodkärl såsom hypertoni (högt blodtryck) samt angina pectoris (kärlkram i hjärtat), sistnämnda på grund av för hög blodfetthalt, bl.a. kolesterol. Detta i sin tur beror på hennes kosthåll som präglats av ett alltför högt fettinnehåll i kombination med avsaknad av regelbunden motion under många år. Risken att insjukna i hjärtinfarkt blir därmed alltmera uppenbar.
Ganska snart insjuknar hon också i en typ2-diabetes, s.k. åldersdiabetes där överviktiga är överrepresenterade. Hon hade egentligen sökt sin husläkare för onormal trötthet och vid det besöket upptäcktes hennes diabetes. Den behandlades inledningsvis enbart med råd om kostomläggning samt regelbunden motion. Uppföljning skedde genom vårdcentralens diabetessköterska. Efter ett år av stigande blodsockervärden får nu Carina dessutom tablettbehandling av sin diabetes och efter ytterligare ett år har hon fått tillägg av nattinsulin.
Under tiden har hon också börjat tablettbehandling mot högt blodtryck, angina pectoris samt mot hög blodfetthalt. Hon är nu uppe i åtta (8) tabletter dagligen. Hennes ekonomi blir alltmera ansträngd till följd av flera besök hos läkare och diabetessköterska samt av kostnader för mediciner. Till slut får hon frikort via högkostnadsskyddet.
Under denna tid har hon även tagit upp med sin husläkare värk från olika leder och muskler som beror på fibromyalgi. Inte heller detta är en ovanlig sjukdom hos överviktiga. Hon remitteras av sin husläkare också till Skönviks rehabcenter för så kallad ”second opinion” av hennes värkproblematik men får besked därifrån att väntetiden är ett år.
Hon söker sig till både sjukgymnast och massör (300 kronor/gång) för sin värk men den smärtlindrande effekten är bara tillfällig. Hon läser också själv om fibromyalgi och träffar andra kvinnor med samma sjukdom. Men detta muntrar inte upp henne. Tvärtom känner hon sig mer orolig och ångestfylld inför sin framtid och hon blir alltmer nedstämd. Hon hör och ser att dessa lider av sin värk, vilket bidrar till att hon känner sig uppgiven och alltmer nedstämd. Hennes man får henne att åter söka sin husläkare som bedömer att Carina är inne i en depressiv period och behöver hjälp att ta sig ur denna. Hon får därför medicinsk behandling med tablett Zoloft, en antidepressiv medicin. Under de första veckorna får hon dessutom tablett Stesolid mot sin ångest. Hon är nu uppe i 10 tabletter dagligen allt som allt. Dessutom har hon också varje kväll injektion med insulin inför natten.
Återbesök bokas hos husläkaren för uppföljning av hennes psykiska besvär. Framgent kommer hon, om inget särskilt inträffar, att gå på årliga regelbundna återbesök hos husläkaren för sina hjärtkärlsjukdomar och för sin diabetes. Däremellan sker regelbundna återbesök hos diabetessköterskan.
Som diabetiker har hon också remitterats till ögonmottagningen på det stora sjukhuset för bedömning av ögonbottnarna. Dessa kommer att fotograferas varje eller vart annat år i framtiden.
Hon är sjukskriven i flera omgångar varje år. Orsakerna till sjukskrivningarna varierar från värk, via nedstämdhet till förhöjt blodtryck. Fetma eller övervikt dyker i stort sett aldrig upp i hennes sjukintyg.
Försäkringskassans handläggare observerar de allt tätare och längre sjukskrivningarna, liksom de vaga läkarintygen. Efter ett tag begär man in ytterligare medicinskt underlag för att göra en bedömning om rätten till sjukpenning. Detta gör Carina orolig och hon känner sig kränkt av ifrågasättandet. I detta läge aktualiseras också frågan om att arbetsgivaren efter 28 dagar eller upprepade sjukskrivningar är skyldig att genomföra en rehabiliteringsutredning som ska skickas till försäkringskassan som har ansvar för att en rehabiliteringsplan upprättas.
Hon söker också hjälp för sina två överviktiga barn hos skolhälsovården som remitterar dem vidare till barn- och ungdomsmottagningen.
5.7 Fetma är inget mediciniskt problem
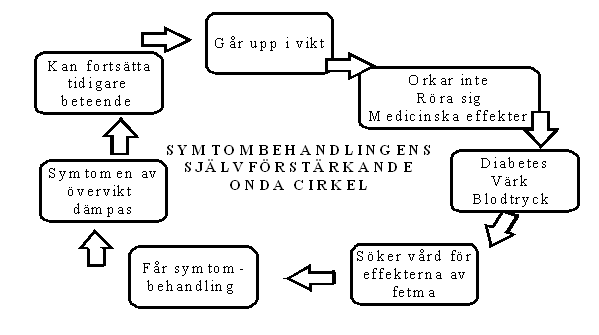
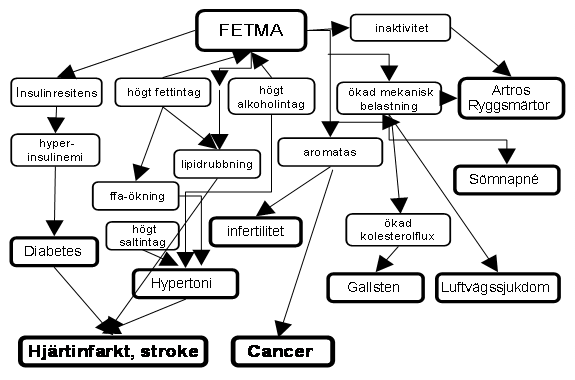
En viktig fråga så här långt i vårt analysarbete är om fetma är ett medicinsk problem eller ej. Som vi kan se från beskrivningen ovan så leder fetma till ett stort antal konsekvenser varav vissa är rent medicinska, andra sociala samt psykologiska och ytterligare andra ekonomiska. Ur ett myndighetsperspektiv kan man tydligt se att fetmans konsekvenser i första hand drabbar sjukvården och socialförsäkringssystemet. Så på detta vis kan man säga att fetmans konsekvenser i högsta grad är mediciniska. Ungefär på det sätt som visas i bilden nedan
Studier visar att fetma till cirka 25-40% beror på genetiska faktorer vilket lämnar 60-75% över för miljöfaktorer[16]. I den nyligen publicerade SBU-rapporten säger man klart och tydligt att den ökning av fetma som skett under de senaste åren måste förklaras med hjälp av förändrad livsstil, kostvanor och fysisk aktivitet[17]. Det torde alltså inte vara en särskilt djärv slutsats att påstå att fetmans orsaker i huvudsak inte bara är en medicinsk problematik utan kanske mera en livsstilsfråga eller kanske bottna i andra mer sociopsykologiska och socioekonomiska[18] faktorer. Av detta kan vi möjligen dra slutsatsen att behandling av fetma i huvudsak inte är en fråga om mediciniska (i första hand somatiska) insatser utan kanske insatser av helt andra slag.
Man kan också mera exakt se hur fetman belastar olika delar av vårdsystemet genom att använda sig av följande bild. Vi ser då hur de mer direkta effekterna av fetma är diabetes, hjärtkärlsjukdomar, värk från rörelseapparaten och psykosociala besvär. Den möjliga sjukdomsbilden redovisas översiktligt i figuren nedan[19] [20];
5.8 Carinas onda cirkel
Carina befinner sig nu i en klassisk ond cirkel, eller i en nedåtgående spiral som förstärker sig själv för varje varv. Hon äter fel och på oregelbundna tider, ofta lite på dagtid och mycket på kvällen. Hon vet att hon borde äta mindre och röra sig mer. Hon går upp i vikt och tröstäter
Hennes övervikt leder till att hon tycker det är tungt och besvärligt att röra sig. Hon orkar inte helt enkelt. Men hon skäms över sig själv och sin kropp och vill inte visa upp sig inför andra, t.ex. på vattengymnastik. Detta leder till att hon sitter mycket stilla. Hon får värk i rygg, knän, skuldror, nacke och höfter. Hennes samliv med maken påverkas också negativt av övervikten – hon har vare sig lust eller ork. Hon drabbas av en sorts handlingsförlamning
Detta leder till eller förstärker hennes nedstämdhet och depression. Självföraktet tilltar, självrespekten och självtilliten reduceras i samma takt. För att i någon mening döva sina känslor tröstäter hon i sin ensamhet, vilket naturligtvis ökar självföraktet. Hon upplever sig alltmer som offer för ett förlopp hon saknar kontroll över. Och går naturligtvis upp ännu mera i vikt
Förloppet illustreras i figuren nedan.
5.9 Carina Persson och den offentliga sektorn
5.9.1 Aktörsstrukturen kring Carina Persson – en principiell skiss
Carinas problematik är vad man brukar kalla en multifaktoriell problematik. Med detta menas att såväl orsaker som symtom uppvisar ett helt panorama av olika aspekter. Låt oss konstruera ett första tänkbart scenario kring detta[21]. Scenariot är vare sig heltäckande eller ens nödvändigtvis representativt, men skildrar den tänkbara aktörskarta Carina kan exponeras för med sin övervikt
Hennes inledande kontakter med vården har sällan att göra med övervikten som sådan. Carina går sannolikt inte till någon vårdcentral och klagar hos sin husläkare över sin övervikt. Kanske går hon dit för att hon är trött. Man noterar hennes vikt och ser att hon har förhöjda blodfettvärden, kanske förhöjt blodtryck och riskerar eller har redan utvecklat diabetes. Möjligtvis får hon medicin mot detta. Kanske får hon tala med en diabetessköterska. Vid något av sina besök på vårdcentralen får hon den patientorienterade boken ”Min hälsa” som är ett redskap för att bistå patienten att få bättre kontroll och ta mer ansvar för sin egen hälsa.
Hon får kanske ont i knän, rygg och nacke, möjligtvis också i höfterna. Det är tungt att väga så mycket som hon gör. Via vårdcentralen remiss till röntgen av knäna. Denna undersökning visar knäledsartros (broskförslitning i knäleden) Längre fram i tiden kanske hon kan bli aktuell för remiss till ortoped för någon operation. Hon får besked om att hon är för ung för en knäledsoperation och rekommenderas i stället att gå ner i vikt vilket kommer att minska hennes knävärk. En del av hennes värk bedöms också härröra från hennes fibromyalgi.
Övervikten skapar också vissa problem i
underlivet, inkontinens. Kanske börjar hon med att prata med
distriktssköterska angående detta. Men det är något hon drar sig
för och inte gör vid de inledande kontakterna. Hon får information samt
inkontinensskydd. Hon får också information om bäckenbottenträning
samt rådet att gå ned i vikt. I ett senare skede kan det bli
aktuell med besök hos gynekolog (diskussion om risk för framfall),
uroterapeut eller urolog om det skulle bli aktuellt med operation .
Via vårdcentralen får hon en remiss till sjukgymnast som hjälper henne att komma igång med enklare motion som stavgång, cykling och vattengymnastik. Hon orkar inte mycket mer på grund av besvären med fötter och knän. Samtidigt får hon massage och smärtlindrande behandling samt akutpunktur för nacke, skuldror, knän och höfter.
Hon remitteras också till en dietist som ska hjälpa henne med kostråd, men pga. tidsbrist hos dietisten inskränker sig detta till ett par – tre besök. Dietisten tar reda på hur Carina äter idag, räknar ut energiinnehåll och tillsammans gör de en meny som ska kunna vara möjlig för Carina att följa. Risken är stor att Carina uppfattar detta som pekpinnar och drar sig undan.
Övervikten gör att hon får sömnproblem. Hon snarkar så att hon inte kan sova ordentligt (hon drabbas av sömnanapé – andningsuppehåll) vilket leder till betydande trötthet dagtid, varför hon remitteras till sömnlaboratorium. Man gör där en utredning. Man studerar hennes sömnkurva och sömnförlopp. Läkarna rekommenderar henne att gå ner i vikt vilket kommer att lindra hennes besvär. Hon utrustas med en CPAP-apparat då hennes syrgashalt i blodet nattetid är synnerligen låg vilket är negativt för hennes hjärtkärlsjukdomar.
Hennes övervikt och de känslor som är
förknippade med detta leder till att hon utvecklar en nedstämdhet och
depression. Hon erhåller först via sin husläkare på
vårdcentralen psykofarmaka mot depression. Primärvårdens
kurator blir också inblandad i processen och inleder stödsamtal.
Därefter remitteras hon för samtal till den öppna psykiatriska mottagningen
Hon får efterhand svårt att sköta sitt arbete dels pga. alla de följdeffekter övervikten leder till (andfåddhet, ont i rygg, leder m.m.) dels pga. den nedstämdhet detta leder till. Hennes arbetsledare uppmuntrar henne att ta kontakt med företagshälsovården som råder henne att gå ned vikt. Kanske får hon också erbjudande om viss träning och stöttning i viktreduktionen. Man kanske inleder en diskussion om omplacering på arbetet
Så småningom utlöser detta diskussioner på hennes arbetsplats om omplacering till andra arbetsuppgifter. Personalavdelningen blir inblandad i diskussionerna. Detta förstärker känslan hos Carina av att inte vara OK, hennes skamkänslor och självförakt ökar.
De olika sjuskrivningsperioderna leder till att rehabiliteringshandläggare på försäkringskassan kallar till rehabsamtal. Man diskuterar arbetsprövning, omplacering och/eller omskolning. På sikt utlöses en diskussion om rehabiliteringsprocess. På ännu längre sikt börjar man att tala om sjukbidrag
I förlängningen kan vi se att Carina inte längre kan arbeta kvar inom vården. Man kan föreställa sig att hon lämnar sitt arbete och/eller får allt längre sjukskrivningsperioder och på sikt bli ett ärende för rehabiliteringsinsatser vid AF rehab.
Under hela denna process jagar Carina desperat och på egen hand lösningar hos viktväktarna, i veckotidningar, genom att äta hälsokost av olika slag. Hon köper mirakelmedel via postorder.
Ett antal av de aktörer Carina konfronteras med under denna process finns illustrerade i figuren nedan
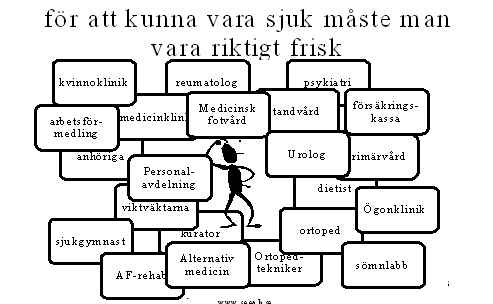
Antalet aktörer kring Carina är stort, mycket stort. Antalet involverade personer ännu större. Förmodligen får Carina under en femårsperiod kontakter med långt fler än hundra personer i sin jakt efter hjälp. Naturligtvis är detta inte bra vare sig för Carina eller för den offentliga sektorn. Stort lidande, många kränkningar, stora kostnader, lite effekt. Vad beror detta på? Kring övervikt precis som ett stort antal andra multifaktoriella problem[22] vi studerat återkommer några förklaringar
* de flesta aktörer har ett symtomperspektiv på det problem man ska hantera. Patienten har höftproblem, hur opererar vi det? Men vad ligger bakom och vad är den egentliga orsaken till problemet, och hur ska vi komma tillrätta med detta?
* en följd av detta är att få aktörer söker orsakerna bakom. Varför super Jeppe egentligen? Man kanske både saknar kunskap och intresse för att söka efter orsakerna.
* få
aktörer ser helhetsbilden kring Carina. De flesta tittar på hennes
problembild utifrån sitt speciella perspektiv; ett bråck, ett knä,
ett blodtryck, ett förhöjt blodfettvärde, en höft etc. Det som vi brukar kalla tunnelseende[23].
* och
även om enskilda aktörer skulle se helhetsbilden, finns det ingen aktör som
har ansvar för helhetsbilden kring Carina och framförallt ingen
åtgärdsbudget för att tackla helhetsbilden.
* ingen eller få aktörer har ett långsiktig uppdrag eller långsiktigt perspektiv på insatserna kring Carina.
* Carina får inga klara och enhetliga besked. Ingen enskild aktör formulerar krav på henne att ta tag i sin övervikt. Hon ges en möjlighet att undvika ansvar, objektifieras och bli en sorts offer för sin situation
* Carina får inget sammanhang i alla råd och besked hon erhåller. Dessa blir lika många och varierande som antalet aktörer hon möter.
Risken för utebliven behandling och suboptimering[24] av samhällets resurser är stor. En mängd insatser görs till stora kostnader utan att egentligen söka bot på grundproblemet. Man skulle kunna säga att friska pengar kastas efter sjuka.
Men en annan bieffekt som riskerar att
uppstå är att Carina alltmer och mer börjar se sig som offer för en
process och söker både orsaker och lösningar på sitt problem
utanför sig själv. En sorts hospitaliseringsprocess sätter in. Hon ser
sig som offer för sin fetma. Och lösningarna ligger antingen hos
sjukvårdspersonalen och/eller de mediciner som kan bli tillgängliga.
På så sätt fråntas Carina ansvaret för sin övervikt
Men det finns också en betydande risk
att ju längre tiden går desto mer definieras hennes problem (som i grunden
kanske är ett livsstilsproblem) som ett medicinsk problem som därmed ska
ha medicinska lösningar. Hela situationen har medikaliserats och
professionaliserats. Ett medicinsk sett relativt enkelt problem som till
rimlig (låg?) kostnad skulle kunna hanterats på
primärvårdsnivå har hamnat på sjukhusnivå. Carina själv
har förvandlats till stamkund och storkonsument i hälso- och sjukvården
Det är lätt att se att detta kommer att kosta stora pengar för samhället. Låt oss bara som exempel anta att Carina under en tioårsperiod är mersjukskriven 15 dagar per år för sin övervikt. Detta leder till ett produktionsbortfall för samhället (s.k. BNP-förlust) som uppgår till cirka 165.000 kronor[25] eller till att kostnaderna för socialförsäkringssystemet under samma tid stiger med 60.000 kronor. (400*150)[26].
Man kan uttrycka det på ett annat sätt. Om cirka 5% av Dalarnas befolkning i yrkesverksam ålder har detta problem innebär den årliga onödiga merbelastningen på socialförsäkringssystemet en kostnad på (15*400 * 0.05 * 150.000) 45 miljoner kronor
I en nyss avgiven SBU rapport anges att de direkta svenska hälso- och sjukvårdskostnaderna för övervikt uppgår till 3 miljarder årligen. Om Dalarnas Län är representativt innebär detta en årlig onödig kostnad på cirka 100 miljoner kronor[27]. Studier antyder dessutom att det finns en viss överrepresentationen av fetma i Dalarna varför den verkliga kostnaden sannolikt är högre. Då har vi inte sagt något om alla indirekta kostnader.
Samtidigt kan man paradoxalt nog konstatera att det inte finns någon resursbrist kring Carina[28]. Så länge man kan sortera in hennes problembild i kända kategorier och budgetar. Det som inträffar kring Carina är något som ofta dyker upp kring denna typ av multifaktoriella problem nämligen fel insats sätts in vid fel tidpunkt och med fel timing i förhållande till andra insatser.
Man kan alltså utan att darra på manschetten säga att problem som berör Carina och personer med en likartad problematik för landstinget i Dalarnas ligger i hundramiljonersklassen årligen. Mot bakgrund av detta är det onekligen intressant att börja fundera på alternativ till dagens lösning.
5.9.2 Idealmodellen – primärvården som bärare av helhetssyn
Hur borde då detta tacklas? En bärande idé inom stora delar av den svenska vården är att primärvården/husläkaren ska vara det nav kring vilka alla insatser kring patienten – i synnerhet de med generella, allmänna eller multifaktoriella problem - ska kretsa. Husläkaren är tänkt vara den person som ska ha en helhetssyn och en helhetskompetens kring patienten och företräda denne i en sorts ”beställarroll” mot det övriga vårdsystemet. En sorts patientombudsman skulle man kunna säga.
Så fungerar det emellertid mycket sällan, i synnerhet kring övervikt och fetma. Orsakerna bakom detta är flera
* för
det första finns inte denna kompetens generellt sett i
primärvårdsläkargruppen vare sig då det gäller
behandlingsmodeller eller bemötandefrågor. Men också tidsbristen
,arbetsbelastningen, rotationen av läkare gör att man sällan kan ta sig tid för
denna typ av arbete.
* för
det andra så leder personalomsättningen och de ständiga inhoppen
från bolagsdoktorer och stafettläkare till att den för behandlingen
nödvändiga långsiktigheten och kontinuiteten inte infinner sig. Dessutom
är det så att det för nya läkare tar längre tid att sätta sig in i bilden
och förstå och tränga in i orsakerna bakom övervikten, liksom att
långsiktigt följa upp de insatser som föreskrivs.
* för det tredje utgör inte fetma en sjukdom som med självklarhet står att återfinna i den medicinska professionens handlingsrepertoar[29]. Det kan också vara så att sjukdomen inte anses tillräckligt ”fin” eller intressant inom den mediciniska professionen
* för det fjärde är fetma kanske inte primärt eller ens alls ett medicinskt problem utan kanske lika mycket eller mer ett psykologiskt, socialt eller livsstilsproblem. Detta i sig innehåller två delproblem. För det första har fetma ofta inte medicinska orsaker i botten utan helt andra faktorer (sociala, psykologisk, livsstilsfrågor etc.) varför orsakssambanden knappast kan sägas vara strikt medicinska. För det andra då väl fetman utvecklats blir den (eller snarare tolkas den som) i stora stycken ett medicinskt problem som andra aktörer (t.ex. försäkringskassa och arbetsgivare och viss mån patienten själv) kan överlämna till sjukvården och hävda att det är den medicinska professionens ansvar att hantera/lösa
Resultatet är att patienten i alltför hög
omfattning riskerar att utsättas för kränkningar, okunnighet och respektlöshet.
I värsta fall i form av käcka tillrop av typen; ryck upp dig.
5.9.3 Carina Perssons gatlopp i den offentliga sektorn
För Carinas del leder detta till att mycket
tid läggs ner på att fara runt i vårdkarusellen[30]. Som i ett gatlopp far hon runt mellan olika offentliga aktörer som
alla definierar henne och hennes problem på olika vis. Ibland drar man
åt samma håll. Ibland drar man åt olika håll

Effekterna av detta är för Carinas del mycket energikrävande. De många insatserna mot enskilda symptom förknippade med fetman snarare än orsakerna bakom leder till många misslyckande och som en del av detta rader av (i huvudsak) oavsiktliga kränkningar.
Men detta bidrar också till att hålla kvar Carina i offerrollen och en stor del av tiden går kanske åt för att leta efter den heliga Graal som innebär att en lösning på överviktsproblemet sker genom någon annans försorg (riddaren på den vita springaren) och utan att Carina på allvar behöver konfronteras med de livsstilsförändringar och de smärtsamma insikter en viktreduktion ofta leder till. Jungfrun i tornet som räddas av den vita riddaren Xenical!!!
Resursslöseriet blir stort genom att en
mängd insatser kring övervikten är av fel slag, sätts in vid fel tidpunkter, i
fel ordning och utan en helhetsbild eller klara bilder av de bakomliggande
orsakerna.
En obehaglig tanke som dyker upp under analysens gång är följande; om man skulle fundera ut ett riktigt dåligt, ineffektiv, oekonomisk och icke human modell för att hantera övervikt och fetma, skulle man inte organisera det hela just så här?
5.10 Varför är Carina överviktig?
Det ligger naturligtvis inte inom ramen för denna rapport att förklara överviktens uppkomst. Men för att de olika behandlingsmodeller vi diskuterar ska bli begripliga måste kanske några ord ändå sägas i frågan[31]. Rent allmänt sett kan man säga att övervikt uppstår då energiintaget är större än energiförbrukningen. Utifrån detta perspektiv handlar det om att antingen minska energiintaget eller öka energiförbrukningen. Ät bättre[32], motionera mer eller förhindra genom mekaniska (kirurgiska) eller kemiska (medicinska) åtgärder att delar av den energi som stoppas i kroppen också tas upp i kroppen.
Men om man på ett djupare plan vill förstå fetma bör man kanske inse att det är ett multifaktoriellt problem med ett knippe olika orsaker allt från genetisk disposition, sociala betingelser, psykologiska faktorer till livsmiljö och det kulturella sammanhanget etc.[33]. Och att denna orsaksmix kan variera mellan olika individer. Vi har i Carina konstruerat en bild av orsakssambanden som ska vara förhållandevis representativ för de patienter som kommer till överviktsbehandlingen i Ludvika och Särna
Om man utifrån studerar övervikt som vi gör i denna studie, och bortser från de fall där sjukliga kroppsliga förändringar, specifika läkemedel eller andra lättförklarliga biologiska orsaker ligger bakom fetman är det mest uppenbar man slås av hur mycket fetma liknar missbruk i sina olika uttrycksformer[34]. Inte minst kolhydrat- och fettberoendet. Man agerar i smyg, äter på natten, gömmer mat (smygsuparsyndromet) får baksmälla och på sätt och vis också återställarbehov. Detta gäller både diskussionen om orsakerna bakom som hur man ska hantera frågan.
Då det gäller Carina, och den typ av överviktsproblematik hon representerar, kan man se en mängd olika aspekter. Några förstärker hennes problembild, andra fördjupar insikterna om den och ytterligare andra reducerar den
* Hon får en hel del sjukdomsvinster. Man tycker synd om henne. Hon blir ompysslad inom sjukvården. Hon slipper att ta visst ansvar, slipper vissa arbetsuppgifter. Hon slipper göra det hon är rädd för kanske som dans eller att gå på fest.
* Hon kan dölja sig i fetman. Hon slipper närkontakt, hon får en fungerande mur/sköld/pansar[35] mot andra människor. Hon kan inta identiteten glad och rund. Fetman blir en del av den egna identiteten. Vem är jag om jag inte är tjock?
* Hon slipper vara attraktiv (undvika sexualitet). Fetman ger en möjligheten att slippa avvisa inviter. Man slipper rädslan för att inte kunna säga nej. Många med övervikt har en historia med övergrepp av olika slag, både av sexuell natur[36] och annat slag
* Ofta finns det ett medberoende i familjen. Man handlar hem mat som kanske inte är lämplig. Man kör fram bilen för att Carina ska slippa gå, passar upp etc. då hon i stället skulle behöva motion. Många feta är barn till alkoholister – en sorts ärvt missbruk i ny form. Flera är gifta med missbrukare.
* Det finns också motkrafter som möter Carina om hon vill bryta sina mönster. Om Carina skulle sluta vara fet, ändras balansen (homeostasen) i familjen[37] (det kommer att ställas ny krav på övriga familjemedlemmar) varför familjen många gånger omedvetet motverkar en förändring - Det blir en sorts syndabocksbeteenden.
* fetman fungerar som en sorts dämpare av ångest, smärta och tristess. Maten fyller ofta en sorts ångestdämpande funktion, medan socker och choklad kan ha en sorts antidepressiv effekt. Samtidigt skapar ytterligare ätande ännu mera ångest, varför situationen för Carina blir ytterst ambivalent. Man skulle också kunna se ätandet (som ibland tar formen av hetsätande) som ett uttryck för undertryckta orala behov[38].
* Men man kan också se det hela som en ren livsstilsfråga. En förklaring skulle kunna vara att man äter för mycket och fel mat[39] och rör sig för lite. Ett mönster man kanske ärvt socialt via sin familj. Om man tolkar verkligheten på detta vis handlar det om att lära sig och nöta in nya beteenden[40].
6. carina perssons Framtid – worst case
6.1 Bild i stort
Om inget radikalt görs kommer Carinas övervikt fortsätta att gradvis öka. Hennes övervikt gör att hon får allt svårare att röra sig varför hon rör sig allt mindre och blir allt mera överviktig. Den klassiska onda cirkel vi tidigare har belyst. Hon kommer att känna sig alltmer deprimerad på grund av detta vilket leder till tröstätning, vilket ytterligare spär på det hela.
Bieffekterna av övervikten förvärras alltmer och hon får allt svårare att röra sig. Besvären från rygg, höfter och knän kommer att tillta. Blodfetthalterna och blodtrycket förvärras liksom värken. Hon klarar inte av att arbeta mer än begränsad tid. Depressionerna försöker hon att hantera med hjälp av antidepressiva medel. Man kan kanske tala om tablettmissbruk och ibland känns livet så tungt för Carina att hon inte vet om hon ska orka längre. Hon har en särskild burk tabletter undanlagda om outhärdligheten blir för stor.
Som en följd av detta kommer Carina efterhand att bli en allt större konsument av offentliga välfärdstjänster. Hon kommer att belasta vårdcentraler, ortopedavdelningar, medicinavdelningar, eventuellt också kirurgi
På arbetet kommer hon att sjukskrivas i allt längre omgångar. Företagshälsan kopplas in. Omskolning blir aktuell eftersom hon inte orkar med sitt ordinarie arbete. Kort tid av arbetslöshet. Så småningom kanske deltidspension, kanske sjukbidrag. Kanske också förtida pension
6.2 År för år 2001-2005
6.2.1 2001 – 46 år - ont i rygg och nacke 107 kg
Carinas värk i rygg, knän och nacke är ständigt till problem för henne. Hon besöker vid upprepade tillfällen sjukgymnast och massör, vilket endast ger lindring för stunden. Hon erhåller värkmedicin för att hantera den fibromyalgi som diagnostiserats.
Det blir mycket spring på vårdcentral, både hos husläkaren och diabetessköterskan. Man röntgar knän och höfter för att se om något kan göras, Detta visar en begynnande broskförslitning. Hon ges besked om att hon är för ung för en knäledsoperation och rekommenderas att i stället gå ner i vikt vilket kommer att minska hennes knävärk. I allt väsentligt ägnar man sig åt att hantera effekterna av hennes övervikt, knappast övervikten som sådan.
Hos Carina väcks hopp om att kunna gå ner i vikt med hjälp av läkemedlet Xenical, men får även här beskedet att hon först måste går ner några kilo på egen hand för att behandling ska ge någon bestående effekt
Livet är tungt och hon är ofta nedstämd. Hon är under året sjukskriven sammanlagt 30 dagar, i olika omgångar till följd av direkta och indirekta effekter av övervikten.
Hon får magkatarr och medicineras med Losec
6.2.2 2002 – 47 år - sjukskriven i omgångar 114 kg
Carinas ökenvandring fortsätter. Kontinuerliga besök och återbesök på vårdcentralen hos såväl husläkare som diabetessköterska. Hon medicinerar nu för blodtryck, blodfetthalter, diabetes, depression och värk.
På egen hand gör hon enstaka försök att hantera sin viktökning. Hon gör ett par besök hos viktväktarna som hon ger upp i förtid då hon känner att hon inte orkar fullfölja deras program. Detta får henne att känna sig ännu mer misslyckad. Hon provar olika bantningsråd i veckotidningar men efter några dagar eller veckors försök ger hon upp och tar tillbaka inte bara den vikt hon förlorat utan går dessutom upp ytterligare något kilo.
Hon får till följd av sin övervikt ett bråck i ett gammalt galloperationsärr, vilket förorsakar mer smärta och besvär. Egentligen skulle hon behövas opereras men får beskedet att hon är för tung för en operation, som blir mer riskfylld på grund av övervikten. På dagarna är hon trött och håglös. Hon orkar dåligt med sitt arbete. Man pratar om en eventuell omplacering.
Övervikten i kombination med inaktiviteten skapar också vissa problem i underlivet, inkontinens. Kanske hon pratar med distriktssköterska angående detta. Hon får information samt inkontinensskydd. Hon får också information om bäckenbottenträning samt rådet att gå ned i vikt. Hon remitteras till gynekolog Detta problem ökar ytterligare hennes skamkänsla och känslan av att inte vara attraktiv. Samlivet med maken har helt upphört, vilket är frustrerande för båda parter i äktenskapet.
Övervikten gör att hon får sömnproblem. Hon snarkar så att hon inte kan sova ordentligt (hon drabbas av sömnanapé – andningsuppehåll) vilket leder till betydande trötthet dagtid, varför hon remitteras till sömnlaboratorium. Man gör där en utredning. Man studerar hennes sömnkurva och sömnförlopp. Läkarna rekommenderar henne att gå ner i vikt vilket kommer att lindra hennes besvär. Hon utrustas med en CPAP-apparat då hennes syrgashalt i blodet nattetid är synnerligen låg vilket är negativt för hennes hjärtkärlsjukdomar.
Hon remitteras också till en dietist som ska hjälpa henne med kostråd, men pga. tidsbrist hos denne inskränker sig detta till ett par – tre besök. Dietisten tar reda på hur Carina äter idag och tillsammans gör de en meny som ska kunna vara möjlig för Carina att följa och samtidigt kunna gå ner i vikt. Carina uppfattar detta som okänsliga pekpinnar och tillrättavisanden, och drar sig undan för att slicka sina sår.
Hon är sjukskriven 60 dagar detta år i kortare och längre omgångar, vilket leder till att rehabiliteringshandläggaren på försäkringskassan agerar och gör en rehabutredning och kallar Carina till ett rehabsamtal. Hon upptäcker då att bakom alla olika sjukdomsintyg med olika diagnoser döljer sig ett grundproblem i form av fetma som förefaller vara den egentliga orsaken till sjukskrivningarna. Samtalet utmynnar i att Carina får det välmenta rådet att gå ner i vikt. Carina går från rehabsamtalet lite förvirrad, kränkt och rädd för att rätten till sjukpenning ska hotas.
6.2.3 2003 – 48 år - runt i vårdkarusellen 121kg
Carinas övervikt som nu är betydande (BMI 46) gör att hennes vanliga liv med familj, fritid och arbete fungerar allt sämre. Funktionellt kan man nu säga att hon är handikappad. Hon har svårt att gå på offentliga lokaler eller t.ex. åka flyg eftersom sätenas bredd inte riktigt vill räcka till. Hon isolerar sig alltmer och mår naturligtvis allt sämre.
Springet på vårdcentralen fortsätter, men precis som tidigare mer kring hennes symtombild än orsakerna bakom. Hjärtproblemen och de negativa effekterna av diabetes är betydande.
Hon har mycket ont i knän, rygg och nacke samt i höfterna och hon får svårt att sköta sitt arbete p.g.a. värken och nedstämdhet. Hennes arbetsledare uppmuntrar henne att ta kontakt med företagshälsovården som råder henne att gå ned vikt.
Man inleder en diskussion om omplacering på arbetet. Så småningom utlöser detta diskussioner på hennes arbetsplats om omplacering till andra arbetsuppgifter. Personalavdelningen blir inblandad i diskussionerna. Detta förstärker känslan hos Carina av att inte vara OK, hennes skamkänslor och självförakt ökar. Hon förstår också att folk pratar bakom hennes rygg på arbetsplatsen.
Ur försäkringskassans perspektiv är Carina ett växande problem. Hon är under året sjukskriven drygt 100 dagar. Hon blir kallad till flera rehabiliteringssamtal som för hennes del inte leder någon vart utan endast gör henne uppriven, kränkt och orolig.
Hon medicinerar mot sin depression med psykofarmaka som ordinerats av husläkaren.
6.2.4 2004 – 49 år – falska förhoppningar, sjukbidrag eller omplacering 124 kg
2004 börjar bra för Carinas del. På hennes vårdcentral har börjat arbeta en ny husläkare som engagerat sig och verkar ha bra kunskap om övervikt och fetma. Redan vid första läkarbesöket får Carina förtroende för honom. Hon tycker sig mötas med respekt.
Tillsammans går de igenom Carinas problembild i stort. Man tar rejält med tid för detta. Han pratar respektfullt, men ändå tydligt med Carina om hennes övervikt och vad det leder till och hur framtidsutsikterna ser ut om inget görs. Han föreslår att Carina ska försöka sig på en lite annorlunda diet (hon får dessutom en ny remiss till dietist) och intensivare stöd från diabetessköterskan. Som stöd för processen skriver han ut läkemedlet Reductil som dämpar ”suget” efter mat och godis. Och så bokar han flera täta träffar med Carina som för första gången på flera år känner sig sedd och respekterad. Hon åker hem, passerar apoteket, hämtar ut sin medicin och köper en ny våg.
Så börjar ett hårt inre arbete för Carinas del. Hon kämpar mot matsuget och försöker att hitta en bättre kost. Även familjen engageras i arbetet. Sakta börjar hon se resultat. Vågen börjar röra sig åt rätt håll. Ibland fuskar hon och då slår medicinen tillbaka på henne – hon mår illa.
På bara några månader lyckas hon gå ner cirka 10 kilo i vikt. Hon känner sig stärkt i processen och tycker att hon för första gången får stöd från sjukvården. Centralt för henne är det tydliga stöd hon får från sin husläkare. Hon känner allt mindre av sin knävärk och har nu ej längre några tankar på knäledsoperation.
Så drabbas hon av ett bakslag i och med att hennes husläkare erbjuds tjänst som vårdcentralschef i Mora och flyttar. Han ersätts av en rad stafettläkare utan vare sig möjligheter, kunskap eller intresse för att arbeta långsiktigt med hennes övervikt. Carina tappar lusten och motivationen. Hon börjar tröstäta och behöver på nytt psykofarmaka för sin depression och ångest. Hon gör ett sista desperat försök att med hjälp av viktväktarna ligga kvar på sina nya vikt, men känner sig bara misslyckad och att hon inte passar in. På ganska kort tid återtar hon hela den vikt hon förlorat, med råge.
Naturligtvis blir det inte heller längre tal om att operera vare sig höfter eller knän. Det här skapar också en kris i familjen. Hennes make sviktar. Han får bära mycket av detta. Dels rent praktiskt eftersom Carina vare sig orkar handla, tvätta eller städa. Men också rent psykologiskt är det han som får vara med och bära och dela hennes trötthet, nedstämdhet och självförakt. Ibland svämmar det över och han kan inte längre härbärgera sin frustration och vräker ur sig saker som ”feta kossa, tjocka äckel” och annat som naturligtvis sårar Carina på djupet och som han i efterhand bittert ångrar. Han tystnar och drar sig tillbaka. Han drabbas av magkatarr. Äktenskapet går på sparlåga.
Det blir nu alltmer akut att få en omplacering till stånd på Carinas jobb. Ingen vill arbeta i par med henne eftersom hon inte orkar. Det är inte lätt att hitta några alternativ.
Hon opereras för ett akut bukväggsbråck som med tanke på hennes kraftiga övervikt blir en komplicerad operation. Dagarna efter denna får hon ligga kvar på intensiven med assisterad andning via respirator. Hon orkar ej ventilera sin lungor på egen hand. Detta är ej ovanligt hos andra överviktiga efter en större operation.
På försäkringskassan börjar man nu ta upp frågan om sjukbidrag för Carinas räkning, vilket gör henne skräckslagen dels av ekonomiska skäl eftersom sjukbidraget är betydligt lägre än sjukpenningen. Hur ska det gå med mig, med oss tänker hon desperat. Allt oftare tar hon fram burken med tabletter hon ställt undan om hon känner att hon inte skulle orka leva längre. Under året är hon sjukskriven 150 dagar.
6.2.5 2005 – 50 år - förtidspension övervägs 128 kg - BMI 47
Sådär fortsätter Carinas liv. Hon åker runt i vårdkarusellen. Hon är nu en känd och en aning besvärlig stamkund på vårdcentralen, en i raden av hopplösa fall. Hennes bitterhet och nedstämdhet gör att ingen riktigt vill eller orkar ta sig an hennes problem.
En dag känner hon starka smärtor i bröstet. Hon blir rädd. Maken blir rädd. Ambulans tillkallas och transport till akutmottagningen. En mindre infarkt konstateras. Hennes övervikt gör att risken för komplikationer bedöms som stor. Hon vårdas först några dygn på intensivvårdsavdelning, därefter på vårdavdelning. Medicinering därefter, utskrivning efter ett antal dygn följt av uppföljande besök och efterkontroll vid flera tillfällen hos husläkaren.
Nu tar försäkringskassan på allvar upp frågan om en eventuellt förtidspension. Under våren och sommaren är hon sjukskriven cirka 150 dagar. Hon erhåller sjukbidrag på 50% från september månad och framåt.
6.2.6 Tiden därefter
Carinas hjärtproblem, diabetes, värk, knäproblem, ja hela problempaletten tilltar och accelererar. Hon blir allt mer isolerad och ensam. Allt mer deprimerad. Ibland orkar hon inte ens gå till vårdcentralen. Risken för hjärt- kärlsjukdomar tilltar. Hon avlider i förtid vid 64 års ålder av den tredje i en rad av hjärtinfarkter.
7. Ekonomisk analys av worst case
7.1 Inledning
Vi har alltså i den kommande kalkylen omsatt Carinas sjukdoms- och vårdförlopp till ett sorts konsumtionsmönster. Vi har försökt spegla vilka kostnader som uppstår för vilka aktörer till följd av hennes övervikt. Kostnaderna är fördelade mellan ett antal myndigheter såsom kommun, landsting, försäkringskassa etc. och inom myndigheterna (t.ex. primärvård, akutsjukvård, specialistsjukvård etc.).
Alla
kostnader speglar (om inget annat sägs) förloppet under femårsperioden
2001-2005. Analysmodellen (som i detta fall
innehåller ett hundratal parametrar) ger möjlighet att spegla de
ekonomiska konsekvenserna ur ett stort antal perspektiv. Vi har av begränsningsskäl
valt ut de perspektiv vi bedömt vara mest intressanta.
7.2 För samhället i stort
De totala kostnaderna för samhället (bortsett från arbetsgivarens dolda kostnad som redovisas längre fram) för Carinas fetma uppgår under femårsperioden till cirka 630.000 kronor eller cirka 125.000 kronor på årsbasis. Dessa kostnader kan t.ex. jämföras med vad en rehabiliteringsplats för övervikt kostar; i Ludvika 8.000 kronor och i Särna 50.000 kronor
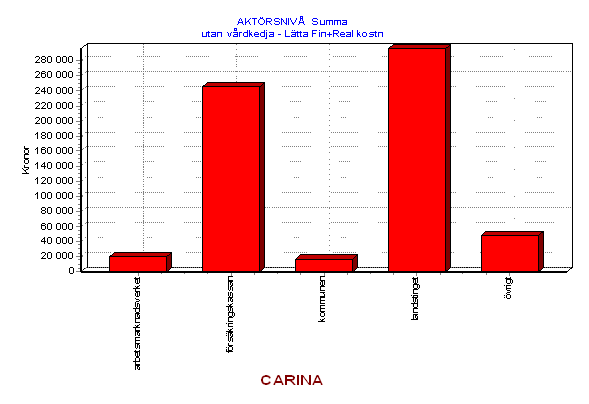
Som framgår av diagrammet
nedan är det försäkringskassan och landstinget som är de stora bärarna av denna
kostnad med knappt 40 respektive 50 procent av dessa kostnader. Om man räknar
om det till absoluta tal är landstingets årliga kostnad för Carina cirka
60.000 kronor på årsbais. Om vi laborerar med antagandet att antalet
personer med fetma av länets befolkning uppgår till 5.000 personer (25%
av de som definieras som överviktiga i Dalarna) är den årliga kostnaden
för landstinget enligt detta sätt att räkna cirka 300 Mkr. Pengar som i
huvudsak inte leder till att fetmans orsaker undanröjes.
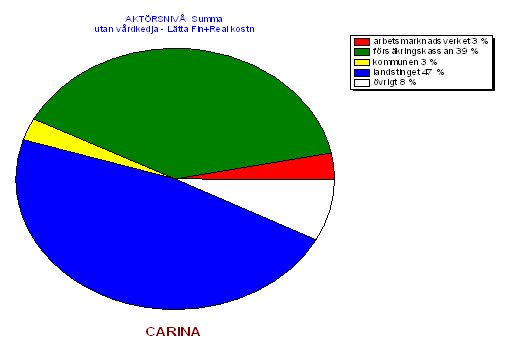
7.3 Trendmässig utveckling
Om vi i diagrammet nedan studerar Carinas utveckling över tid vet vi att hon blir alltmer överviktig ju längre tiden går. Den trendmässiga ekonomiska konsekvensen av detta finner vi i diagrammet nedan. Vi ser då att den årliga kostnaden stiger från cirka 40.000 per år under periodens början och slutar på drygt 200.000 kronor per år i periodens slut. Om vi tar det genomsnittliga värdet för de två sista åren ligger det på cirka 200.000 kronor medan de två första åren kostar i genomsnitt cirka 50.000 kronor. Detta speglar naturligtvis Carinas minskade arbetsförmåga och ökad vårdbehov i takt med att hennes vikt ökar.
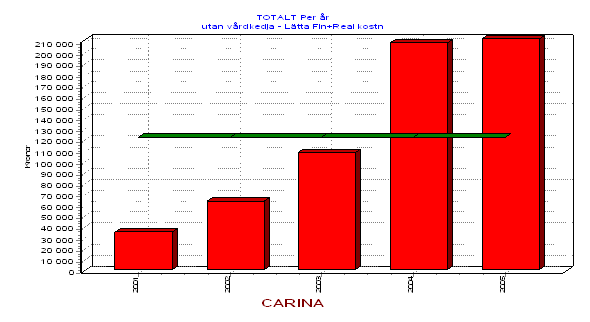
Med hjälp av detta kan vi göra två intressanta räkneexempel. I vårt scenario låter vi Carina avlida 15 år efter det att kalkylen slutar. Under dessa 15 år är hennes samhällskostnad för att ligga på denna höga nivå av övervikt sannolikt 15*200.000 = 3 Mkr
En annan intressant tanke är att om vi inte kan hjälpa henne att bli av med övervikten utan att i stället bara ligga kvar på den ursprungligt höga vikten, men i varje fall inte öka i vikt. I så fall skulle ett enkelt räkneexempel ge vid handen att vinsten av detta skulle kunna vara cirka 150.000 kronor årligen (differensen mellan genomsnittet av kalkylens två första och två sista år). Detta får oss att fundera över om inte en definition av framgång i arbetet för att begränsa övervikten kan handla om att bryta den trendmässiga viktökningen.
7.4 Försäkringskassan
Försäkringskassans kostnader för Carina består i allt väsentligt av kostnader för hennes sjukskrivning. Sammanlagt 205.000 kronor av totalt 245.000 kronor som är försäkringskassans del av kostnaderna för Carina.
En mindre del består av den handläggartid som får läggas ner för att hantera hennes upprepade sjukskrivningar. Resterande 30.000 är kostnaderna för hennes sjukbidrag som uppstår under kalkylens sista år då man på allvar börjar tvivla på hennes förmåga att som frisk åter ta sig in på arbetsmarknaden
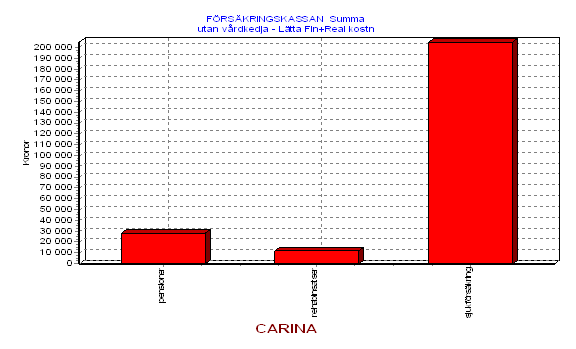
Om man studerar detta över tid ser man att kostnaderna trendmässigt växer, vilket naturligtvis är en spegling hennes allt mer växande oförmåga att genom arbete försörja sig själv. Differensen mellan kalkylens två första och två sista år uppgår till cirka 60.000 kronor på årsbasis. Denna siffran speglar den minskade kostnaden för sjukförsäkringssystemet av att hålla kvar Carina vid sin övervikt, men utan att den ökar
Om man funderar över detta och ser hälsa som ett investeringsproblem och vore ansvarig för rehabfrågorna inom försäkringskassan i Dalarna är det lätt att se att förebyggande sjukpenning med investering i ett antal överviktenheter vore en god affär för försäkringskassan, enbart som ett investeringsproblem
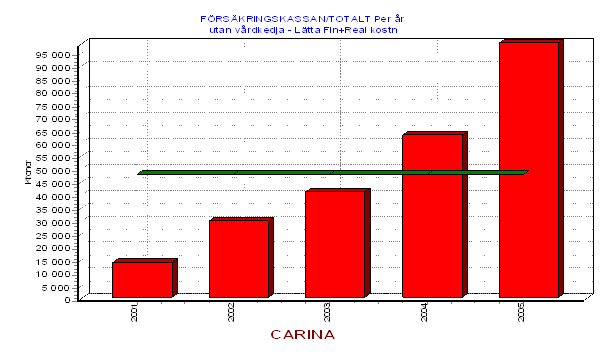
7.5 Landstinget
Landstingets kostnader för vården av Carina fördelar sig mellan flera olika vårdgrenar. Främst akutsjukvård, primärvård och specialistsjukvård.
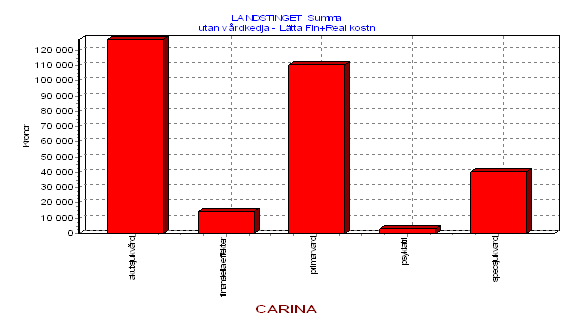
En mindre kostnad uppstår för psykiatri. Landstingets inkomstbortfall i form av förlorade skatteintäkter för Carinas sjukdom och därmed lägre inkomst uppgår till cirka 14.000 kronor under perioden eller knappt 3.000 kronor på årsbasis.
Akutsjukvårdskostnaderna beror i första hand på de större, och därmed kostnadskrävande, sjukdomsförlopp hon råkar ut för; akuta operationer, infarkt etc. Primärvårdens kostnader uppstår som en följd av att Carina är storkonsument av primärvårdens alla olika tjänster. Specialistsjukvårdskostnaderna uppstår bl.a. som en följd av alla de mer eller mindre kostnadskrävande undersökningar hon måste genomlöpa. Läkemedelkostnaderna är inte heller försumbara.
Dessa kostnader för Carina dyker naturligtvis inte upp i vårdstatistiken under beteckningen fetma, utan under alla de olika diagnoser hon uppvisar.
En fråga man måste ställa sig som utomstående och skattebetalare är om en total kostnad på 300.000 kronor under femårsperioden eller 60.000 kronor per år är väl använda pengar för att ta hand om Carinas besvär. Är det rimligt att 25.000 kronor årligen av en ansträngd primärvårdsbudget ska förbrukas för att ge en behandling som inte riktar sitt fokus mot åkommans orsaker utan endast symtom och i praktiken möjliggör det att leva med fortsatt övervikt.
Annorlunda uttryckt; fördelar vi resurserna rätt inom primärvården och mellan
primärvården och andra vårdgrenar mot bakgrund av fetmans stora
omfattning och betydande ekonomiska konsekvenser?
Om vi studerar även detta förlopp över tid ser vi även här en trendmässig tillväxt. Genomsnittet för de två sista åren är (med en puckeleffekt 2004) knappt 100.000 per år mot cirka 25.000 per år i genomsnitt för de två första åren
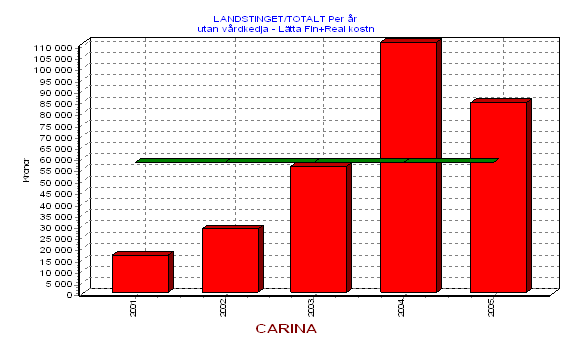
Carina kommer sannolikt att konsumera sjukvård de kommande 15 åren till ett värde av mellan 900.000 kronor (genomsnittet under perioden) och 1.500.000 kronor (den trendmässiga framskrivningen baserad på de två sista åren i kalkylen)
7.6 Andra aktörer
I kalkylerna ovan har vi inte i något fall medräknat det dolda produktionsbortfall som uppstår till följd av att ju mer överviktig Carina blir, desto mindre blir hennes arbetskapacitet. En statistiskt fullständigt dold kostnad som endast dyker upp i form av ”oförklarliga” underskott i hennes arbetsgivares kostnadsbudget[41].
Eftersom denna typ av beräkningar är mycket vanskliga att göra och alltid kan diskuteras har vi valt att i detta avsnitt lyfta fram dem särskilt. De återfinns nu under rubriken ”övrigt” där arbetsgivarens olika kostnader uppstår. Vi ser då att denna kostnad ökat från knappt 40.000 tidigare till cirka 300.000 kronor. Differensen på 260.000 kronor skulle kunna sägas vara effekten av Carinas minskade produktionsförmåga. En årlig dold förlust för arbetsgivaren (och samhället) på cirka 50.000 kronor
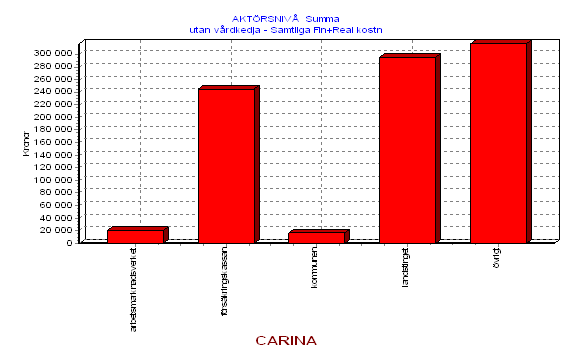
Även denna kostnad speglar i den trendmässigt växande kurvan nedan priset på Carinas allt mer minskade arbetsförmåga
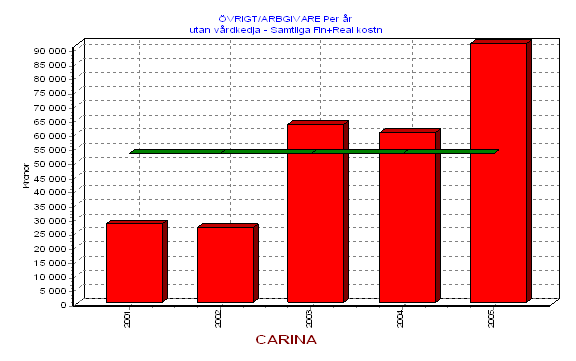
7.7 Sammanfattning
Det är alltid vanskligt att göra den typ av kalkyler vi redovisat ovan. Osäkerheten är ofta stor. Det finns alltid en risk att man felbedömer en eller annan variabel. Resultaten i just detta speciella fall står och faller med att de scenarier vi arbetat fram tillsammans med vår ”expertgrupp” är realistiska. Resultaten ovan tycks dock stämma inte bara med andra studier av detta slag vi stött på utan också de särskilda studier kring fetmans konsekvenser vi haft som utgångspunkt för vårt arbete. Därför tror vi att helhetsbilden i huvudsak är korrekt.
Kalkylen ger dock underlag för att säga några saker i mer generella termer
* fetman är ett kostsamt, mycket kostsamt fenomen. För rejält överviktiga personer förefaller samhällsnotan vara långt över en miljon kronor. För Dalarnas räkning tycks samhällskostnaden årligen uppgå till många hundra miljoner kronor
* försäkringskassa och landsting är de två offentliga huvudintressenterna i denna fråga. För deras respektive räkning är kostnaderna så omfattande att en positiv förändring inom detta fält rimligtvis högst påtagligt borde påverka det totala ekonomiska utfallet för verksamheten
* inget av det vi lärt oss om frågan i denna studie pekar på att resurserna används effektivt inom vare sig landstingsvärlden eller försäkringskassan
* detta leder naturligtvis till tanken om att man kanske borde omfördela resurser inom landstinget för att på ett mer kostnadseffektivt vis hantera frågan. Det förefaller som att varje rätt investerad krona för att reducera fetman som sådan (i stället för att i första hand hantera dess konsekvenser) skulle ge en högst betydande avkastning
* sålunda skulle kanske ett tillämpat investeringsperspektiv kring att förebygga och behandla fetma kunna vara lönsamt ur ett strikt ekonomiskt perspektiv bortsett från de rent mänskliga vinsterna av detta
8. Något om behandlingen av övervikt i dalarna
8.1 Inledning
Vi har i denna studie studerat två enheter för behandling av övervikt och fetma i Dalarna. En i Särna och en i Ludvika. Dessa två enheter utgör denna studies existerande alternativ till worst case. Ett av syftena med denna studie är att ställa dessa två behandlingsmodeller mot studiens worst case.
Det ligger i sakens natur att man också ställer dessa båda modeller mot varandra. Man försöker jämföra och kanske också värdera i termer av bättre och sämre. Vi tror att det vore olyckligt om detta blir huvudfokus i studien. Det finns tre goda skäl till detta
* för
det första; den verkligt stora skillnaden i resultat ligger sannolikt mellan
worst case och våra båda ”best case”. Skillnaderna mellan de
två modellerna är försumbar i förhållande till bådas skillnad
mot worst case
* för
det andra; trots att de båda modellerna baseras på en grundsyn som
är överraskande lika, så är det konkreta arbetet upplagt så olika
att de två modellerna snarare kan ses som varandras komplement än
konkurrenter
* för det tredje, och detta är det verkligt viktiga; i förhållande till behovet av och lönsamheten för denna typ av verksamhet borde det verkligt relevanta beslutsfattarperspektivet inte vara vilken av dessa två modeller man ska välja att ha i Dalarna utan hur man bör bygga vidare på det som finns och fundera över hur många och vilka verksamheter mot övervikt som erfordras för att täcka detta behov och ta hem den effektivitetsvinst som en god behandling mot övervikt kan medföra
8.2 De två modellerna
8.2.1 Ludvika/Smedjebacken
Verksamheten i Ludvika/Smedjebacken som inleddes 1999 är en ganska liten verksamhet. Hösten 1999 startade två grupper. Därefter har 2 nya grupper startat varje termin, sammanlagt fyra per år. Sammanlagt har man genomfört 12 grupper med 8-10 patienter, dvs. sammanlagt ett drygt hundratal patienter under fyra år. Den leds av en terapeututbildad socionom på deltid (75%) och har dessutom på deltid läkare (2 t/vecka), dietist (numera 4 tim/vecka) samt ytterligare en person som är anställd med s.k. anställningsstöd som bistått med matlagningskurser, avslappningsövningar och meditation. Totalt 1.85 tjänster inkl personalen med anställningsstöd. Verksamheten finansieras med Dagmarmedel och har en årlig kostnad på 600.000 kronor.
Målgrupp är endast personer i Ludvika/Smedjebacken området (totalt befolkningsunderlag 37.500 personer) och med ett BMI på 30 eller högre. Patienterna ska (bör) vara motiverade för att genomgå programmet.
Man har fram till idag behandlat cirka 115 patienter. Man har samtidigt under behandling 65 aktiva patienter (våren 2002). Kostnaden för en genomgången behandling är cirka 10.000 kronor per patient
Patienterna kommer till enheten via någon form av remiss (distriktsläkare, medicinkliniken, psykiatrin, sömnlaboratorium, barnmorskor etc.). Arbetet inleds med olika former av provtagning samt ett kartläggningssamtal då man försöker förstå hela bilden kring patienten. Man har också ett inledande läkarsamtal
Arbetet sker därefter för de allra flesta patienterna i gruppform. Man har ett program som spänner över flera terminer. Patienten väljer själv hur länge man vill delta men de flesta deltar i två eller tre terminer. De patienter som varit med längst i programmet är nu inne på sin sjunde termin. Första terminen träffas man en heldag varje vecka. Vid dessa träffar får man kostråd, motionerar, gruppsamtal, lagar mat, avslappning. Under denna tid kan patienten vara deltidssjukskriven[42] just de dagar programmet äger rum. Den andra terminen fortsätter som den första men 2 timmar/vecka som en samtalsgrupp och kontinuerligt uppföljning kring matvanor och motion. Kontinuerlig vägning äger rum. Vissa patienter går enskilt eftersom gruppmodellen inte passar dem.
Verksamheten har som mål att bl.a. uppnå en
bestående viktreduktion på 5-10% (den gräns som anses vara
viktig för att erhålla bestående positiva medicinska effekter. För
de relativt få patienter man kunnat följa upp efter tre år har cirka
50-60% nått denna gräns
8.2.2 Särna
Behandling mot övervikt i Särna utgör en integrerad del av Skogsgläntans rehabilitering, en etablerad verksamhet som bedriver aktiv rehabilitering för personer med övervikt, utbrändhet, stressrelaterad ohälsa, hjärt- kärlsjukdomar samt smärta bl. a fibromyalgi[43]. Verksamheten leds av en verksamhetschef/sjukgymnast och har med varierande anställningsgrad sjukgymnast, sjuksköterskor, undersköterskor, dietist, beteendevetare samt läkare på deltid. Totalt har verksamheten 6,5 heltidstjänster och inköpt tilläggskompetens. Verksamheten lyder under hälso- och sjukvården Dalarna och har funnits i denna form sedan 1997. Den totala årsomslutningen är cirka 3,4 miljoner kronor
Målgrupp är personer med övervikt och BMI >30 men även personer med lägre BMI behandlas ibland då andra medicinska faktorer finns med i problembilden. Målgruppen omfattar hela länet. Man tar även emot personer från övriga landet samt de med externt betalningsansvar utanför Landstinget Dalarna
Man har fram till idag behandlat cirka 170 personer. Man har under ett år behandling med fyra nya grupper om vardera 9 personer. Kostnaderna för en genomgången behandling uppgår till 50.000 kronor för grundprogrammet.
Patienterna kommer till enheten via läkarremiss. Arbetet inleds med olika former av provtagning samt ett kartläggningssamtal bland annat stressprofil som tar upp arbetssituation och den psykosociala situationen då man försöker förstå hela bilden kring patienten.
Arbetet sker som slutenvårdsbehandling i ett inledande fyraveckorsprogram, med ett uppehåll mitt i denna period för att pröva sina kunskaper och insikter i den egna hemmiljön.
I detta program arbetar man med förändringsarbete, individuella samtal utifrån ett kognitivt förhållningssätt med enskilda arbetsuppgifter, tid för egna reflektioner, kostkunskap, motion 3-5 ggr/dag, matlagning, stress-stresshantering, att göra en handlingsplan med målsättningar, massage, avslappning, kulturinslag. Att lära genom att göra.
Efter de första fyra veckorna genomförs uppföljningar efter 3, 6, 12 och 18 månader. 6 och 18 månadersuppföljningarna består av tre dagars vistelse på Skogsgläntan. De övriga sker via brev- och telefonuppföljning. Efter behandlingen får remitterande läkare viss skriftlig information.
Verksamheten har som mål att bl.a. starta en förändringsprocess som leder till en bestående viktreduktion på minst 5-10% (den gräns som anses vara viktig för att ge bestående positiva medicinska effekter samt andra positiva hälsoeffekter och ökad livskvalitet.
Vid 12 respektive 18 månaders uppföljning är den genomsnittliga viktminskningen hos patienterna 8 %. En statistik där alla (även de som ej gått ned eller t o m gått upp i vikt) finns med
8.2.3 Likheter och skillnader
Det finns en hel del likheter mellan de två verksamheterna
* båda inleder arbetet med en noggrann och allsidig kartläggning av patientens situation
* båda vänder sig till kraftigt överviktiga patienter (BMI>30) som dessutom ska vara motiverade och helst med egen kraft söka sig till verksamheten
* både har en målgrupp som till cirka 60% består av kvinnor och som till mer än 50% är försörjda genom sjukpenning eller andra samhällsinsatser
* för båda verksamheterna har en betydande del av målgruppen fibromyalgi och/eller annan värk som viktigt/centralt problem till följd av (som orsak till?) övervikten
* både arbetar utifrån en helhetssyn och vad som skulle kunna beskrivas som ett kognitivt förhållningssätt vilket här skulle kunna beskrivas som att man genom ”sokratiska” frågor delaktiggör individen i rehabiliteringsprocessen. I Ludvika arbetar man dessutom med gestalt terapi.
* båda verksamheterna utgår från och använder sig av gruppdynamiska processer som ett pedagogiskt hjälpmedel i den rehabiliterande processen
* innehållet
i de båda programmen har stora likheter; kostråd, motion,
vägning, matlagning etc.
* båda ser övervikten som ett multifaktoriell problem och har som syfte att skapa förutsättningar hos patienten till en genomgående och varaktig livsstilsförändring
* båda verksamheterna har en kö av patienter som väntar på behandling. För båda verksamheterna är väntetiden cirka 6 månader
* för båda parter är sjukvården huvudintressent och andra aktörers intresse för verksamheten (t.ex. försäkringskassa ) ganska svalt[44]
* båda
parter använder ett förhållningssätt som skulle kunna kallas kognitivt och undersökande
* båda verksamheterna är mycket små och sårbara (i all synnerhet till de behov som finns) samt beroende av enskilda eldsjälar för att drivas vidare och utvecklas
Men det finns också ett antal intressanta skillnader mellan dessa verksamheter
* Skogsgläntan är en något större och etablerad verksamhet. Ludvika är en ny och tillfällig verksamhet med en osäker framtid – ett mycket litet team med ett mycket omfattande uppdrag
* Skogsgläntan är finansierad inom sjukvårdsbudgeten. Ludvika finansieras av Dagmarmedel
* Skogsgläntans
insatser är mer koncentrerade över tiden, med huvuddelen av insatserna
genomförda under en fyraveckorsperiod (även om
man har systematiska uppföljningar och då framförallt tredagarsuppföljningarna
i Särna). Ludvikas verksamhet är systematiskt utspridd över längre tid (ofta flera terminer)
* Skogsgläntan arbetar i huvudsak med en slutenvårdsmodell. Ludvika med en öppenvårdsmodell
* Skogsgläntans
målgrupp kommer från hela länet. Ludvikas kommer från Ludvika
& Smedjebacken
* i Särna har man personalhandledning
9. Carina Persson a better case
9.1 Vårt angreppssätt och ett vägval under resans gång
Då vårt uppdrag inleddes var avsikten att studera och jämföra de ekonomiska konsekvenserna av de två överviktsenheterna i Särna och Ludvika – två parallella ”best case” i vår studie. Tanken var därefter att ställa dessa best case mot studiens ”worst case”, dvs. utan ett genomtänkt arbete mot övervikt. Detta tänkte vi göra genom att skapa två beskrivande livsförlopp (eller scenarios) för dessa båda best case.
Under resans gång har det blivit tydligt att detta är vare sig möjligt och kanske inte ens önskvärt. För det första förefaller verksamheterna (trots alla yttre olikheter) vara så lika till angreppssätt och synsätt att olikheterna i arbetssätt närmast får anses vara av ytligt natur. För det andra är resultaten (i den mån de är dokumenterade utöver kortsiktiga effekter på vikten för den enskilde patienten) i stort sett likartad för båda verksamheterna. För det tredje saknas uppgifter om de långsiktiga effekterna av arbetet. Båda verksamheterna har ju en tämligen kort historia, varför långsiktiga data knappast kan finnas
Därför har vi, i dialog med vår uppdragsgivare, valt att beskriva effekter av dagens verksamheter dels genom den verksamhetsbeskrivning som finns i föregående kapitel och dels koncentrera beskrivningen av de båda verksamheterna till de effekter vi skildrar nedan.
9.2 Framgång i behandlingen av övervikt och fetma
Men för att kunna diskutera effekterna av en bra överviktsbehandling måste man ha en bild av vad man kan mena med begreppet framgång i detta sammanhang. Vi har upptäcks att det ofta finns en mycket förenklad schabloniserad bild (ofta förstärkt av hurtfriska framgångsreportage kring t.ex. årets viktväktare, minus 47 kilo) av att framgång i detta sammanhang är att uppnå en sorts normalvikt eller idealbild - normaliseringsfällan[45]. Inget vore mera felaktigt än att tro detta.
9.2.1 Att gå ner i vikt, eller...?
Framgångsbegreppet då man behandlar fetma är lika mångdimensionellt som orsakerna bakom fetma. På ett enkel plan skulle man kunna säga att framgång är att minska vikten. Men redan här blir det problem. Vilken tidshorisont talar vi om. På ett års sikt, på fem års sikt eller för resten av livet? Det kan ju vara så (vilket olika studier tycks peka på) att kortsiktiga viktnedgångar följda av en förnyad viktuppgång (typ jojobantning) är mer skadliga än att behålla en konstant hög vikt.
Men är det inte framgång om man lyckas hejda en viktsuppgång, eller rentav reducera hastigheten med vilken man går upp i vikt. Dvs. är det förhållande att Carina stannar på sin höga vikt eller fortsätter att öka i vikt, men i en långsammare takt inte en framgång? Svaret beror på vad som är alternativet, dvs. vad vi jämför med.
Alla effektstudier måste ju ha en referenspunkt, en kontrollgrupp eller ett jämförelsealternativ. ”Vad skulle hänt om - frågan” måste ju kunna besvaras. Så en första måttstock på framgång i behandling av övervikt och fetma skulle kunna vara att Carina långsiktigt minskar sin ökningstakt, står stilla i vikt eller rentav minskar sin vikt.
Vi kan alltså se minst fyra olika sätt att definiera framgång vilka alla illustreras i figuren nedan där kurvan A, beskriver Carinas trendmässiga viktökning om inget görs. Vårt worst-case scenario. De övriga fyra framgångsscenariona är
* fortsatt viktökning men i lägre takt, kurva B
* ligga kvar på oförändrad vikt, kurva C
* en måttlig viktreduktion på 5-10 %, kurva D
* en drastisk viktreduktion ner till i trakterna av normalvikt, kurva E
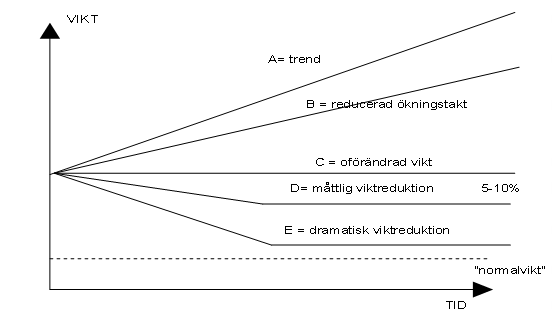
Men man skulle ju kunna gå ännu längre och definiera ett femte framgångsmått - och det finns här paralleller till hur människor bryter med alkohol- och narkotikamissbruk. Genom att vid flera tillfällen gått ner i vikt och därefter upp i vikt kan Carina lärt sig så mycket som sig själv och hur hon fungerar att de olika misslyckandena utgör grunden för att vid ett senare tillfälle verkligen lyckas ta tag i sin övervikt. Det ungefär som en missbrukare som fått en massa behandlingsinsatser och som bryter sitt missbruk efter den senaste. Man vet aldrig om det var just denna insatsen eller den ackumulerade effekten av tidigare insatser som skapade den slutgiltiga effekten
9.2.2 Fortfarande överviktig, men trots detta kanske ett något bättre liv
Men framgång handlar för Carinas del inte bara om viktreduktionen som sådan utan de effekter de för med sig för henne på andra plan. Sannolikt reduceras effekterna av fetmans alla följdsjukdomar och riskfaktorer i större eller mindre omfattning. Kanske inte omedelbart, men väl efterhand. De medicinska komplikationerna blir färre. Lite mindre ont i höfter och knän. Lite mindre besvär av diabetes. Lite mindre risk för hjärtinfarkt. Något bättre sömn osv. Detta skulle vi kunna kalla de direkta hälsoeffekterna av viktreduktionen
Men det påverkar sannolikt också hennes livssituation i stort. Bara att bryta fetman innebär sannolikt att självkänslan stärks och hon kan få en mera positiv självbild. Depressioner, ångest och andra av fetmans psykologiska följdsjukdomar minskar sannolikt.
Hon blir mer rörlig och kan få en mer aktiv fritid. Kanske förbättras också samlivet med maken. När hon märker att hon orkar röra sig mer kan hon kanske också fungera bättre på sitt arbete.
Effekterna av en överviktsbehandling, vilket visas i figuren nedan, är alltså inte bara att man i bästa fall kan komma att väga mindre. Det kan ju vara så att även vid en så måttlig framgång i behandlingsarbetet som att man reducerad viktökningstakten eller att man ligger kvar på sin ursprungsvikt leder till att man förändrar sina matvanor, att man börjar motionera något mer eller att vikten omfördelas från det farliga bukfettet till andra delar av kroppen eller rentav till muskulatur. Allt detta leder alltså till ett knippe positiva direkta hälsoeffekter
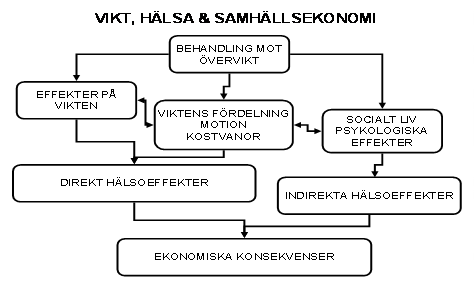
Dessa faktorer sammantaget kan påverka Carinas välbefinnande och sociala liv på ett sådant sätt att hon psykiskt mår allt bättre vilket kommer att ge effekter på allt från hennes familjeliv till arbetsförmåga. Det uppstår alltså en mängd indirekta hälsoeffekter.
Allt detta sammantaget utgör de olika aspekterna av de samhällsekonomiska effekterna av Carinas förbättrade hälsa till följd av den överviktsbehandling hon fått del av.
9.2.3 Avlastning av den offentliga sektorn
För den offentliga sektorn blir effekterna av Carinas viktreduktion av två helt olika slag. I takt med att hon går ner i vikt minskar också vårdkonsumtionen i de flesta tänkbara led. Möjligtvis uppstår enskilda kostnadspucklar som att hon nu kanske kan opereras för sina värkande knän, men i huvudsak uppstår kostnadsreduktioner inom ett stort antal specialiteter. Problemet med dessa är att de nästan aldrig i vårdstatistiken går att härleda till just den minskade fetman utan att de uppträder under andra beteckningar och diagnoser som; diabetes, förhöjt blodtryck, depression, sömnproblem, fibromyalgi etc.
För socialförsäkringssystemet innebär den minskade övervikten att Carina blir mindre sjukskriven och i bästa fall går det helt att undvika en eventuell förtidspension. Hon kan på grund av sin förbättrade hälsa försörja sig själv i stället för att försörjas via socialförsäkringssystemet. Därmed kommer hon också att tillföra ett BNP-bidrag till samhällshushållet. Även här blir det svårt att se denna effekt i statistiken eftersom obesitas (övervikt) sällan är det som anges på sjukintyget.
9.2.4 När en anställd kostar mer än hon smakar
En av de påtagliga effekterna av Carinas fetma är att hennes syreupptagningförmåga (mätt som ml syre/kilo kroppsvikt) reduceras (fler kilo kroppsvikt som ska syresättas i kombination med lungor som till följd av dålig kondition får allt mindre kapacitet). På vardagsprosa skulle man säga att hon får dålig kondition. Hennes arbetsförmåga minskar. Detta betyder att även om hon inte är sjukskriven är hennes arbetsförmåga så nedsatt att hon inte kan producera eller utföra ett arbete som täcker den lönekostnad arbetsgivaren har.
I vårt worst case, är hennes arbetsförmåga så nedsatt att även en förflyttning i trappor mellan två våningsplan gör henne utmattad. Ett inte orimligt antagande är att hennes arbetsförmåga är nedsatt till kanske 75% eller rentav 50 % av full arbetsförmåga.
Låt oss göra att enkelt grundantagande. Om Carina är anställd inom vården med en månadslön på 16.000 kronor är hennes årliga lönekostnad för arbetsgivaren cirka 278.000 kronor (16.000 * 1.45 * 12). Så mycket måste hennes arbetsinsatser minst anses vara värda av arbetsgivaren[46]. De produktionsförluster som arbetsgivaren gör vid olika grader av nedsatthet i arbetsförmåga kan antas vara följande
* 90% arbetsförmåga produktionsförlust 30.000/år
* 75% arbetsförmåga produktionsförlust 70.000/år
* 60% arbetsförmåga produktionsförlust 110.000/år
* 25% arbetsförmåga produktionsförlust 210.000/år
Dessa förluster i form av minskat bidrag till det svenska folkhushållet (BNP-bidrag om man så vill) är statistiskt sett helt dolda och går inte att se i någon form av tillgänglig statistik. Icke desto mindre är de betydande eftersom de i förlängningen innebär att arbetsgivarna måste anställa personer för att fullgöra de uppgifter Carina på grund av sin övervikt inte kan utföra.
I våra kalkyler kommer vi att utgå från följande nivåer för arbetsförmågan[47]
* över 120 kilo, slutpunkten i worst-case 60% arbetsförmåga
* 100-115 kilo, startpunkten för worst-case och best case 75% arbetsförmåga
* 90 – 100 kilo, 5-10% viktreduktion 90% arbetsförmåga
* mindre än 80 kilo, 30% viktsreduktioin 100 arbetsförmåga
9.2.5 Begreppet framgång – vad menar vi?
Begreppet framgång då det gäller övervikt och fetma (som alla multifaktoriella rehabiliteringsproblem) är alltså komplext och långt från entydigt. Man måste skilja på
* effekter på kort och lång sikt
* medicinska effekter och andra effekter
* ekonomiska effekter i förhållande till livskvalitetseffekter
* effekter för den enskilde och effekter för samhället
Alla dessa måldimensioner bör beaktas då man pratar om framgång. Det finns ett brett panorama av framgångsparametrar och det vore fel att endast fokusera sig på det enkla förhållandet att en viss behandling lett till det omedelbara resultatet att Carina har gått ner i vikt.
Det finns få målkonflikter mellan dem. Såtillvida är situationen gynnsam. Det som är bra för den enskilde är inte bara bra för samhället utan också bra för de berörda myndigheternas ekonomi och budget liksom arbetsgivarna. Men det finns några sådana konflikter som kan stå i vägen för att lyckas
* för
att erhålla de långsiktiga och gynnsamma effekterna av viktreduktion
för Carina måste man kortsiktigt investera
i behandling av övervikt
* om man
lägger resurserna på överviktsbehandling i den typ av behandling som här
beskrivs kanske man inte kan lägga dem på andra alternativ. Vi får
ett resursfördelnings- och
prioriteringsproblem
* en tänkbara vinnare vid framgångsrik
behandling av övervikt är socialförsäkringssystemet.
Borde man inte vid försäkringskassorna av rent ekonomiska skäl investera i denna typ av behandling för att
skapa stora framtida vinster?
9.3 Effekter av detta för Carinas del
9.3.1 Två referenspunkter
Vi har för att värdera effekterna av behandling mot övervikt, och för att få frågan hanterbar, tvingats begränsa oss och välja ett par referenspunkter att relatera våra kalkyler till.
Den första referenspunkten är att Carina
genomför en behandling mot övervikt i Ludvika eller Särna. Som en följd av
detta går hon ner cirka 5-10 % i
vikt. Detta är den nivå som SBU-rapporten anger som väsentlig för att
uppnå positiva hälsoeffekter[48]. Men det är också den
nivå man vid de två enheterna för övervikt i Dalarna har uppmätt
under sin relativt korta historia. Men vi antar också (med stöd av det
empiriska material vår expertgrupp delgett oss) att hon som en följd av
detta också förändrat sina
kostvanor och sina motionsvanor så att hon inte bara gått ner i
vikt utan även äter mera hälsosamt, omfördelat vikten i kroppen och omfördelat
vikt mellan fett och muskelmassa samt fått bättre allmänkondition.
Den andra referenspunkten är att se vad som händer om Carina lyckas reducera sin vikt dramatiskt. Hon går ner i vikt, inte bara ett tiotal kilo utan från 107 kilo (2001) till cirka 75 kilo en viktminskning på 30%). Vi har valt denna punkt eftersom det är så här mycket de allra mest framgångsrika överviktiga personerna lyckats gå ner i vikt vid de överviktsenheter som finns i Dalarna idag[49].
Den första referenspunkten ger oss möjlighet att se vilka genomsnittliga effekter som uppstår för de patienter som går behandling i dagens modell för överviktsbehandling. Den andra referenspunkten ger oss möjlighet att fråga hur många sådana här ”success-stories” behövs för att finansiellt täcka en sådan här verksamhet.
Låt oss alltså se hur Carinas liv gestaltar sig vid dessa båda referenspunkter för att därefter ha dessa två förlopp som jämförelse för vilka ekonomiska konsekvenser de leder till. Beskrivningarna nedan utgår från de effekter personalen vid de två överviktenheterna upplevt med det ganska stora antalet (flera hundra) patienter man mött.
9.3.2 En måttlig viktminskning
Efter genomförd behandling har alltså Carina gått ner cirka 10 kilo i vikt, en minskning som är bestående. För hennes del blir allmäntillståndet mycket bättre. Hon kan röra sig mer och känner sig mindre bunden i vardagen. Hon kan ägna sig åt fler fritidsaktiviteter som att gå på bio, teater, utställningar m.m. Hon är naturligtvis fortfarande överviktig, men på ett mindre handikappande vis.
Genom att hon blir en aning lättare, blir det också lättare för henne att röra sig. Därmed ökar hennes muskelmassa och hennes kondition förbättras, varför det blir ännu lättare att röra sig. Carina kommer in i en positiv självförstärkande cirkel. Detta skapar också lust och ökad livsglädje.
Viktreduktionen ger henne också en känsla av att kunna börja ta kontroll över sitt liv och detta gör att självkänsla och självrespekt ökar. Därmed ökar också lusten och livsviljan i mycket större omfattning än den ganska blygsamma viktreduktionen. För Carina är detta lite av ett trendbrott eller en vändpunkt. Hon blir gladare och mera social. De insikter hon bär med sig från rehabiliteringsprocessen gör också att hon är mera självmedveten, vågar ta mer plats och ställa krav. Relationen med maken förbättras vilket också inkluderar det sexuella samlivet. Barnen upplever en mera positiv mamma.
Som en följd av detta ökar också hennes fysiska (eller objektiva) arbetsförmåga (ml syreupptagningsförmåga per kilo kroppsvikt) genom att färre kilo ska syresättas av lungor som är i bättre skick genom den bättre konditionen. Men hennes psykologiska arbetsförmåga (den subjektiva) ökar också, kanske i ännu högre grad. Hon är mindre benägen att känna efter när det tar emot, och lite mera fokuserad på möjligheter än problem. Hon blir en bättre och mer fungerande arbetskamrat och en mer bidragande och produktiv anställd
Ekonomiskt betyder detta att hon är mindre sjukskriven och kan i stort sett arbeta som de flesta normalviktiga människor (90% arbetsförmåga i stället för 60% som i worst case). Detta minskar belastningarna på sjukförsäkringssystemen men också på Carinas privatekonomi. Hon får mer pengar att röra sig med och har mindre kostnader för läkemedel och vårdutgifter (såväl för vård inom det offentliga vårdsystemet som mer privata insatser som massage och sjukgymnastik). En indirekt effekt är också att hennes framtida pension förbättras och genom att hon i mindre utsträckning är sjukskriven och ett eventuellt sjukbidrag senareläggs höjs hennes förväntade återstående livsinkomst ganska rejält
Medicinskt mår hon mycket bättre. Värken försvinner eller reduceras i
varje fall. Både rent objektivt och subjektivt genom att Carina lägger
mindre fokus på detta. Eftersom hon går ner i vikt blir det
också på sikt möjligt att operera hennes knän. Hon kan
behålla sin rörlighet under en längre period i livet. På sikt
kommer detta att leda till minskade
kostnader för den kommunala hemtjänsten.
Hennes diabetes kan hållas kontrollerad på ett bättre vis och medicineringen reduceras. Blodfetthalterna kan också hållas tillbaka. Detta leder till minskad risk för hjärtkärlsjukdomar och strokes. Hennes sömnproblem blir aldrig så omfattande som i worst case, vilket också bidrar till att förbättra hennes allmäntillstånd.
Allt detta leder till att hennes besök på vårdcentralen minskar och att ett antal undersökningar på sjukhuset försvinner. Hennes läkemedelskonsumtion kan minskas påtagligt. Hon drabbas inte av akuta behov av operationer
Psykologiskt leder detta till att hennes förbättrade självkänsla och självförtroende bidrar till att dämpa/häva hennes depression. Hon kan gradvis ställas av från medicinering
Sammanfattningsvis Carina är fortfarande överviktig. Men hon är en gladare, mindre sjuk överviktig person än i worst case. Hon har inte bara gått ner 5-10% i vikt, hon har framförallt inte gått upp ytterligare de 20 kilo som det trendmässiga scenariot innebär. Allt detta gör att hon är mer självförsörjande och mindre beroende av de offentliga systemen för sin försörjning och vård. Hennes arbetsförmåga ökar påtagligt. Hon blir i mindre utsträckning stamkund inom vården och på försäkringskassan.
9.3.3 En dramatisk viktminskning
Nej, så gick det inte till. Det gick ännu bättre för Carina. Hon lyckades inte bara bromsa upp sin viktsuppgång utan dessutom gå ner till cirka 75 kilo. En vikt som ´hon lyckades behålla under lång tid
Som en följd av detta uppstod alla de positiva fenomen vi beskrivit i föregående avsnitt, men än mer accentuerade. Hon kommer nu att i alla väsentliga stycken att vara en normalfrisk person. Men det finns trots allt några avgörande skillnader.
Den första är att i scenariot med en måttlig viktminskning reduceras risken för ett antal allvarliga följdsjukdomar medan de i detta scenario nästan försvinner helt. En annan skillnad är att en reducerad övervikt leder till att vissa sjukdomsförlopp kanske senareläggs (ett större antal friska år) medan normalvikt kan leda till att de inte inträffar alls.
Vad som också är tydligt är att arbetsförmågan vid en kroppsvikt på 75 kilo är 100% vilket den knappast kan vara då man under lång tid dras med en viss men reducerad övervikt.
För Carinas del är kanske den viktigaste konsekvensen att hon nu kan börja se sig som ”normal”. Som en i mängden. Detta har betydelse i många sammanhang, allt från badplatser till trånga flygplansfåtöljer. Men detta är, i varje fall inledningsvis, inte odelat positivt. När man som Carina så länge varit fet och haft detta som identitet och kanske använt övervikten som ett sorts skydd mot alltför intima kontakter med andra människor, kan en ny och mera normal kroppsvikt upplevas som hotfull och leda till en sorts (förhoppningsvis övergående) identitetskris
10. Ekonomisk analys av vårdkedjorna
10.1 Resultat av överviktsbehandlingen och de ekonomiska konsekvenserna
Att behandla övervikt och fetma leder, som vi ovan pekat på en mängd olika konsekvenser både psykologiska, sociala, medicinska och ekonomiska. Effekterna påverkar inte bara Carina utan även hennes familj, hennes arbetsgivare, omgivande myndigheter och samhället i stort. Det vi här fokuserar på är de ekonomiska konsekvenserna utifrån nedanstående orsakskedja
Fetma à behandling à effekter på övervikten à övriga hälsoeffekter à ekonomiska effekter
Vårt fokus kommer att ligga på hur
detta påverkar olika myndigheter samt samhället i stort. Som vi tidigare
påpekat råder en grundläggande osäkerhet kring kopplingen mellan
stegen i kedjan ovan varför vår analys snarare får betraktas som kvalificerade
hypoteser än gediget empiriskt material. Aktuell forskning och kunskapsläge
medger inte mer exakta kalkyler. Alla uppgifter avser, om, inget annat sägs, effekter för en femårsperiod.
För tydlighetens skull vill också
påpeka två saker kring vår kalkyl. För det första antar vi
inte att effekterna av viktminskningen på vårdkonsumtion etc.
inträffar omedelbart utan att dessa effekter
uppstår allteftersom effekterna av övervikten gradvis avklingar. För
det andra antar vi inte att Carinas vårdkonsumtion (särskilt inte i
fallet med 5-10% viktreduktion) går ner till nivån för
”normalkonsumenten” utan att de även långsiktigt ligger kvar på en
högre nivå. Låt oss kalla det en resteffekt eller residualeffekt av den tidigare och kvarvarande fetman.
10.2 Effekter av en måttlig viktminskning
10.2.1 För samhället i stort
En måttlig viktminskning för Carinas del leder, som vi ovan sett till överraskande stora hälsoeffekter som både påverkar hennes arbetsförmåga och hennes vårdkonsumtion. Man skulle kunna säga att tillväxten av ett offentligt konsumtionsförlopp bromsas upp och delvis hejdas. I figuren nedan kan vi se vinstens storlek för de olika aktörerna.
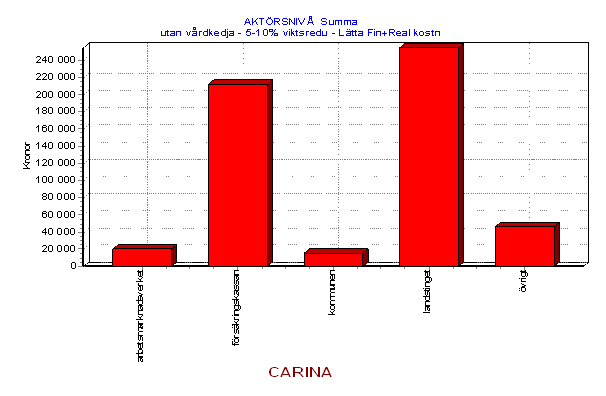
Den totala vinsten av detta uppgår till
cirka 550.000 kronor för
femårsperioden eller cirka 110.000 kronor på årsbasis. De
stora vinsterna tillfaller naturligtvis i första hand landstinget (250.000
kronor totalt eller 50.000 på årsbasis) och försäkringskassan
(210.000 kronor totalt eller drygt 40.000 kronor på årsbasis)
10.2.2 För landsting och försäkringskassa
Vinstens fördelning inom landstinget, som redovisas nedan, tillfaller i första hand akutsjukvården (120.000 kronor totalt eller cirka 25.000 kronor på årsbasis), vilket är ett uttryck för att Carina får färre och mindre omfattande akuta sjukdomstillstånd. Primärvårdens vinst (cirka 80.000 kronor totalt eller cirka 15.000 kronor på årsbasis) handlar i första hand om att Carinas roll som flitig och frekvent stamkund på vårdcentralen reduceras högst avsevärt.
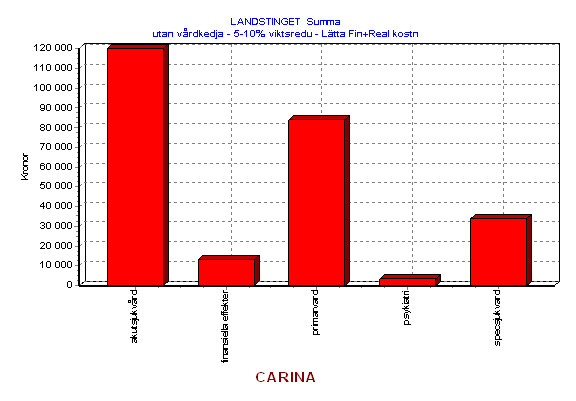
Försäkringskassans vinst av en framgångsrik behandling, som visas i figuren nedan handlar naturligtvis i första hand om minskade kostnader för sjukskrivning (cirka 170.000 kronor totalt eller 35.000 kronor på årsbasis) och på sikt för minskade kostnader för sjukbidrag (cirka 35.000 kronor totalt) och därefter förtidspension.
Eftersom det ligger i försäkringskassans uppdrag att ( proposition 2:2002/3 ) samverka med andra aktörer för att minska de långa sjukskrivningarna ligger det nära till hands att se just målgruppen överviktiga som en målgrupp där man med ganska små insatser kan bidra till att uppnå denna typ av mål. Sannolikt finns i Dalarnas län många personer i både gruppen långtidssjuka samt långtidssjuka arbetslösa som i grund och botten har övervikt som orsak till sin sjukskrivning och/eller arbetslöshet.
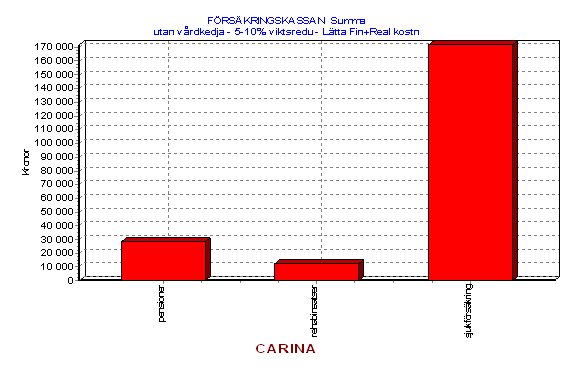
10.2.3 På lång sikt
Den totala vinsten för de olika myndigheterna ökar naturligtvis under den kalkylerade femårsperioden vilket visas i figuren nedan (den horisontella linjen mitt i diagrammet anger den genomsnittliga årliga vinsten) eftersom gapet mellan Carinas (tämligen måttliga) viktminskning och den trendmässiga viktökningen i worst case scenariot ständigt ökar.
Om vi går utanför femårsperioden
och gör en extrapolering för de 20
år som är mellan datumet för vår kalkylstart och hennes
ålderspension så uppgår den
totala vinsten för berörda aktörer av en 5-10% viktminskning till cirka
2.000.000 kronor om vi räknar på genomsnittet för de fem år som
kalkylperioden omfattar eller cirka 4.000.000
kronor om vi tar genomsnittet för kalkylens två sista år.
Dessa siffror ger en sorts måttstock på hur stort samhällets investeringsvilja borde vara (enbart sett ur strikt ekonomisk rationalitetssynvinkel) för att bistå Carina att gå ner i vikt
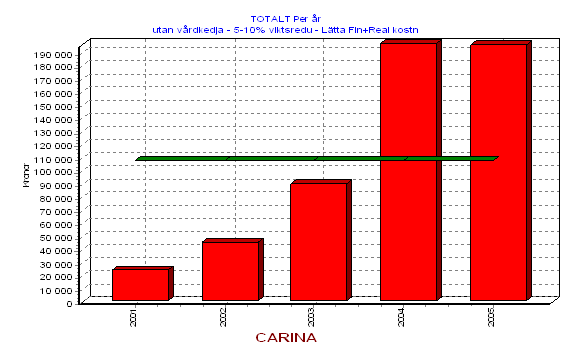
10.2.4 För arbetsgivarna
Vi har tidigare pekat på att de dolda förluster som uppstår hos en arbetsgivare på grund av minskad arbetsförmåga hos en medarbetare är svåra att kalkylera[50]. Vad som här är intressant är vilka sådana dolda produktionsvinster som kan uppstå hos arbetsgivaren till följd av Carinas viktreduktion. Trots de metodmässiga tveksamheterna har vi i figuren nedan lagt in dessa dolda effekter i kalkylen. De återfinns under stapeln för ”övrigt” och uppgår till cirka 180.000 kronor totalt för perioden eller cirka 35.000 kronor på årsbasis.
Dessa betydande belopp kan belysa två
saker. Den första är arbetsgivares
ovilja att anställa överviktiga människor. Man är naturligtvis (hur illa
man i övrigt kan tycka om denna typ av diskriminering) medveten om dessa dolda
kostnader och försöker i möjligaste mån undvika dem. Den andra är att det
ur arbetsgivarens intresse (ur ett strikt ekonomiskt perspektiv) borde vara värt betydande belopp att få till
stånd viktminskning och bättre hälsa bland sina anställda. Som ett
företagsmässigt eller personalekonomiskt investeringsproblem är det tveklöst en
lönsam satsning.
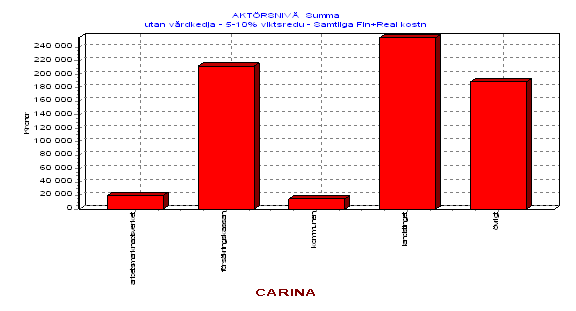
10.3 Effekter av en dramatisk viktminskning
Om man nu tänker sig att Carina inte bara går ner 5-10% i vikt utan faktiskt minskar vikt med 35%, så att hon efter denna process är i stort sett normalviktig blir naturligtvis totalteffekterna ännu större, dvs. totalt cirka 610.000 kronor eller 120.000 kronor på årsbasis. Vinsten fördelas naturligtvis i stort så att det är landstinget och försäkringskassan precis som tidigare som är de stora vinnarna. Hon har nu ett vårdkonsumtionsmönster och ett sjukskrivningsmönster som i stort sett närmar sig den normalviktiga medelpersonen. Skillnaden mellan Carina i det här scenariot och den normalviktiga uppstår nästan helt under det första året då Carina genomför viktminskningsprocessen och hennes överviktsproblem är under avtrappning.
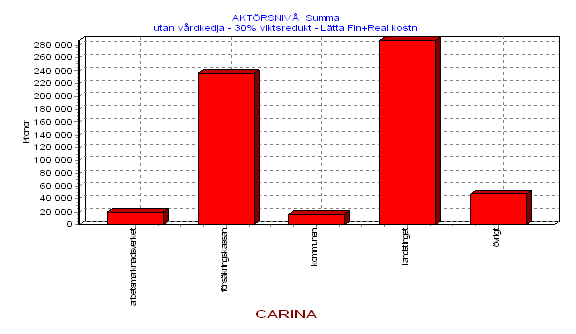
Det kan vara värt att notera att den ekonomiska vinsten av en viktreduktion är störst i början av viktsnedgången. De första 10% i viktsnedgång ger en vinst på 550.000 kronor eller 55.000 kronor per procent, medan de resterande 25% ger en vinst på 60.000 kronor eller cirka 2.500 kronor per procent (allt räknat på en femårsperiod).
Detta beror sannolikt på att det hälsobefrämjande och arbetsförmågehöjande effekterna av en måttligt minskande övervikt är större vid en mycket stor övervikt än då man ligger närmare en normalvikt.
För oss som ekonomer är det ett helt naturligt
mönster att de största effekterna uppstår inledningsvis (kanske
också till lägre kostnad) för att sedan avta. På ekonomspråk
kallar vi det lagen om avtagande
marginalavkastning av en åtgärd.
De långsiktiga effekterna (vi använder även här ett 20-årsperspektiv) av en dramatisk viktminskning uppgår till 2.400.000 kronor om vi använder oss av genomsnittet för femårsperioden eller om vi (vilket kanske är mer relevant) använder oss av genomsnittet för de två sista åren; 3.000.000 kronor.
10.4 Begreppet effektivitet
Som ekonom menar man med effektivitet att uppnå rätt resultat (dvs. utföra rätt sak, med rätt kvalitet) till lägsta möjliga kostnad.
Om man med effekt menar viktminskning eller avstannad viktökning med förbättrad hälsa som följd så torde det väl vara tämligen klart att den gängse modellen (utanför t.ex. de överviktsenheter vi studerat) för att hantera övervikt i Dalarnas Läns Landsting inte uppfyller några av dessa kriterier på effektivitet.
Tvärtom tycks det vara så att merparten av de insatser som görs inte har någon påverkan alls för vikten. Den totala kostnaden för en överviktspatient av Carinas typ är enbart för landstingets del under en femårsperiod cirka 300.000 kronor. Effekterna på övervikten är mycket små.
Kostnaderna för att på någon av överviktsenheterna uppnå en viktminskning på mellan 5% och 10% uppgår till 10.000 kronor eller 50.000 kronor. Intäkterna av en sådan behandling, mätt enbart för landstingets räkning uppgår till 250.00 kronor under femårsperioden eller 50.000 på årsbasis. Den total samhällsvinsten 110.00 kronor på årsbasis
Enkel huvudräkning ger vid handen att redan under första året erhåller man tillbaka en vinst på mellan 1 och 5 gånger insatta resurser, enbart sett ur ett landstingsperspektiv. För femårsperioden är återbäringen på en sådan satsning mellan 5 och 25 gånger. Om vi använder ett livscykelperspektiv blir siffrorna naturligtvis ännu högre. För Carinas förväntade livslängd i worst case blir avkastningen 20 – 100 gånger på insatt kapital
Om man studerar fetman endast som ett effektivitetsproblem, och vår kalkyl ligger någorlunda rätt, råder ingen tvekan om att betydande resurser borde satsas inom detta fält, vilket på lite sikt borde kunna frigöra resurser för andra mer angelägna insatser. Med andra ord är kanske delar av den upplevda resursbristen inom vården en följd av att man gör fel saker och inte brist på resurser i sig
På sikt handlar det, som vi visat ovan om att frigöra landstingsresurser på flera hundra miljoner kronor årligen. Om man enbart studera behandlingen av övervikt i Dalarna som ett effektivitetsproblem borde en ordentligt satsning på den typ av överviktsenheter vara en utomordentligt effektivitetshöjande åtgärd. En sådan åtgärd, systematiskt genomförd, borde på sikt dessutom kunna leda till att resurser frigöres för andra mer angelägna ändamål.
10.5 Investeringsproblemet
10.5.1 Ett lönsamt investeringsobjekt
Detta för oss över till investeringsperspektivet. Vi har tidigare pekat på att en investering i framtida hälsa till följd en framgångsrik viktreduktion sannolikt är en mycket lönsam historia ur ett individ- och landstingsperspektiv. Låt oss nu studera detta ur ett verksamhetsperspektiv.
Låt oss därför anta att vi skapar en verksamhet (se kommande kapitel) som utgör en sorts hybrid och tar tillvara det bästa av erfarenheterna från Särnas och Ludvika. En sådan enhet skulle årligen kosta kanske 2 - 3 Mkr i drift och kunna behandla lågt räknat 60 patienter årligen, vilket leder till en styckkostnad på 50.000 kronor för en genomförd behandling.
Vi kan nu räkna kring detta på två olika vis. För det första kan vi studera avkastningen på 1, 5 och 20 års sikt av en sådan investering om patienterna får samma genomsnittliga viktminskning som i dagens behandlingsprogram. Vi får då följande tabell som enbart beskriver detta som ett landstingsinternt investeringsproblem. De betydande vinster som tillfaller andra aktörer (främst försäkringskassan) finns ej medtagna i tabellen nedan.
|
|
Kostnad |
Intäkt 1 år |
Intäkt 5 år |
Intäkt 20 år |
|
Carina |
35-000 -50.000 |
50.000 |
250.000 |
1.000.000 |
|
Verksamhet |
2.000.000- 3.000.000 |
3.000.000 |
15.000.000 |
60.000.000 |
Tabellen illustrerar den ekonomiskt orienterade vårdplanerarens eller vårdpolitikerns beslutsproblem; oavsett effekter för andra samhällsaktörer, skulle det vara en god affär att investera i en utbyggd verksamhet för behandling av övervikt och fetma? Svaret blir, om vi utgår från tabellen ovan, ett ganska klart ja! Redan år två börjar vinsterna att ticka tillbaka.
Men man kan ju också vända på
steken och fråga sig hur många succes-stories per år, där
Carina går ner dramatiskt i vikt till i närheten av normal vikt krävs för
att finansiera en sådan här verksamhet. Som vi sett ovan leder en
sådan viktreduktion till en långsiktig samhällsvinst (nu släpper vi
alltså det snäva landstingsperspektivet) på cirka 2,5 till 3.0 Mkr.
Annorlunda uttryckt; om den enda
effekten av de 60 patienterna årligen är att en enda person drastiskt
går ner i vikt och alla andra behandlingar är helt effektlösa räcker
detta enda framgångsfall för att finansiera hela verksamheten
Man kan också betrakta investeringsproblemet ur ett mer övergripande landstingsperspektiv. Vi kan med säkerhet hävda att den årliga (onödiga!?) landstingskostnaden för övervikten uppgår till minst 250 Mkr. En ordentlig satsning på låt oss säga fem enheter (en per närsjukvårdsområde) för överviktsbehandling skulle kosta årligen i intervallet 10 – 15 Mkr, dvs. 4-6% av kostnaderna för dagens ineffektiva insatser.
10.5.2 Kan detta verkligen vara sant?
Men detta är inte bara ett ekonomiskt problem. Det är också ett perspektiv- kunskaps- och synsättsproblem. Vi vet från många studier att utvecklad samverkan i regel är en lönsam affär. Det borde vara ett lätt beslut att investera inom detta område. Likväl är det ofta svårt att få denna samverkan till stånd. Vad kan detta bero på? Vi tror det finns flera alternativa förklaringar
a) man ser inte vinsterna eftersom man saknar kunskap om den totala kostnadsbilden
b) man tror inte på vinsterna. Man tror att kalkylerna är överdrivna. Felräknade eller baserade på glädjekalkyler
c) man ser vinsterna och tror på dom, men tror att någon annan får dom. Man ser sig själv (på saklig grund eller ej) som förlorare i ett Svarte-Petterspel
d) man ser vinsterna, tror på dom, tror att man själv kan få dom, men det ligger för långt fram i tiden för att det ska ha betydelse för dagens beslut (ettårsbudgetens förbannelse)
e) det blir för besvärligt att skaka fram vinsterna och man vet inte hur man gör, varför man låter bli
10.6 Samverkans vinster och det offentliga ledarskapet
Men det finns också en annan problematik. Denna studie är inte den första i vilken det visas att en förändring till det bättre är möjlig att genomföra, t.ex. genom samverkan, och att man inom det beslutsfattande systemet ställer sig skeptisk till resultatet[51]. Denna skepsis är helt naturlig. För hur ska man kunna hämta hem vinsten? Svaret på denna fråga beror lite grand på vilket perspektiv man anlägger. Erfarenhetsmässigt vet vi att varje gång en offentlig resurs friläggs tenderar den att ätas upp av något annat angeläget och ännu inte tillgodosett behov. Därmed uteblir besparingarna. Vinsten blir ”luftpengar”. Men vi har också ett annat problem, man kan inte stänga en åttondels vårdavdelning, dra in en tjugofjärdedels rehabtjänst eller minska lokalytorna på en vårdcentral med 4,5 kvadratmeter. Vår kalkyl bygger indirekt på att detta skulle vara möjligt. På så sätt är kalkylen missvisande. Den visar på de vinster som skulle vara möjliga att erhålla om inga omställningströgheter fanns inne i de offentliga organisationerna. På så sätt skulle man kunna tala om den som ett idealfall. Blir därmed analysen reducerad till en teoretisk övning utan praktiskt värde? Nej, vi tror inte det. Vid sidan av att den ger en bild om hur man borde organisera arbetet kring överviktiga patienter om man så att säga fick börja om från början, ger den en annan typ av information som enklast kan illustreras med följande diagram;
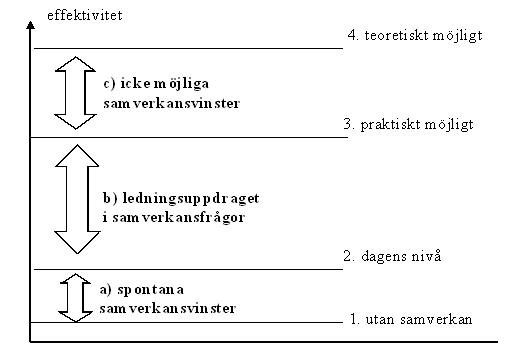
Vi har i diagrammet illustrerat fyra effektivitetsnivåer med avseende på samverkan 1) utan samverkan alls, 2) den samverkansnivå man ligger på idag, 3) den samverkan som praktisk skulle vara möjlig att uppnå samt 4) den samverkansnivå som teoretiskt sett skulle vara möjlig att uppnå. Vår kalkyl har i huvudsak fokuserat på gapet mellan nivå 1 och 4 i figuren ovan[52].
Agerande från kloka personer inom (framförallt) primärvården har lett till att spontana samverkansvinster har uppnåtts till följd av dessa kloka människors agerande vilket vi i figuren ovan illustrerat som språnget a). Kalkylen vi genomfört pekar också på vinster som endast teoretiskt sett är möjliga att uppnå under förutsättning att alla organisatoriska trögheter kan reduceras. Det finns en viss andel av samverkansvinsterna som i praktiken inte är möjliga att utvinna – språng c) i figuren ovan.
Men den intressanta, och såvitt vi kan förstå också största gruppen, utgörs av skillnaden mellan dagens nivå och det som skulle vara praktiskt möjligt att uppnå. All vår erfarenhet från ett stort antal konsultuppdrag pekar på att detta språng är mycket större än vad man vanligtvis föreställer sig. Men denna vinst uppstår inte med automatik. Det kommer att uppstå om det utövas ledning för att uppnå detta mål.
Vi har därmed identifierat ett ledningsuppdrag kring samverkan, uppdraget att hämta hem den möjliga samverkansvinsten – både ekonomiskt och kvalitativt. Ett uppdrag som kommer att kräva ett något annorlunda synsätt och en något annorlunda metodik än vad vi vanligtvis tillämpar i offentligt ledarskap[53].
10.7 Omfördelningsperspektivet
Vi är då inne på det tredje perspektivet. Vilka lednings- och omfördelningsbeslut skulle kunna leda i rätt riktning? För det är viktigt att säga att vår kalkyl inte förutsätter tillförsel av friska pengar. Den bygger på tanken att man omfördelar pengar inom de offentliga systemen till de områden där de gör mest nytta. Sådana beslut kallar man som ekonom för samhällsekonomiskt effektiva[54]. Ty då det handlar om övervikt och fetma kan man se de offentliga systemen som ett knippe kommunicerande kärl ungefär med utseendet nedan. Åtgärder inom ett fält återverkar på alla andra fält. Ett systemteoretiskt angreppssätt på detta problem är naturligtvis att betrakta hela problemfältet som en sammanhängande helhet.
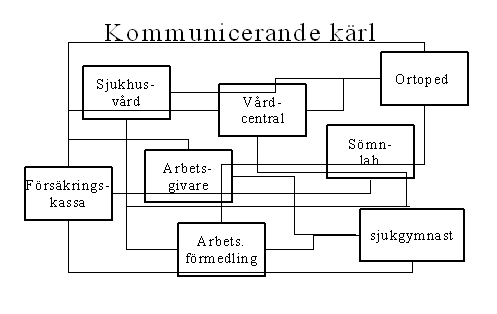
Vi kan då se att det finns ett antal olika intressanta omfördelningsperspektiv för att hantera behandlingen av övervikt och fetma mer kostnadseffektivt. Den konkreta frågan blir; skulle man kunna omfördela samhällsresurserna på att sådant vis att man fick en mer effektiv verksamhet då det gäller att behandla övervikt? Att det sannolikt är både en ekonomiskt omfattande och lönsam fråga torde vara odiskutabelt
Ett första perspektiv för att belysa frågan handlar om i vilken mån man skulle kunna göra sådana omfördelningar inom primärvården som sådan. Ett andra perspektiv handlar om en tänkbar omfördelning mellan sjukhusvården (akutsjukvård och specialistsjukvård) och överviktsbehandling. Ett tredje intressant perspektiv handlar om det skulle vara möjligt med en omfördelning av resurser mellan socialförsäkringssystemet och sjukvården.
De två första perspektiven är landstingsinterna och handlar kanske delvis om att fatta ekonomiskt rationella beslut, men enligt vår erfarenhet minst lika mycket om att värna om revir, budgetramar, den egna personalen och andra särintressen. Ytterst är detta ett landstingsinternt ledarskaps-, prioriterings- och beslutsproblem.
Det tredje perspektivet anknyter till de erfarenheter som är gjorda inom ramen för finsam- och socsamförsöken. Det visar sig nämligen att det många gånger är mer rationellt att använda socialförsäkringspengarna till att skapa tidig och adekvat behandling än att låta personen ifråga passivt vara försörjd i väntan på att få komma fram i någon vårdkö. Detta knyter också an till regeringens beslut om att halvera de långa sjukfallen och antalet långtidsarbetslösa samt det nya uppdrag som formulerats till försäkringskassorna i landet
Som ett räkneexempel skulle man kunna säga att om försäkringskassan finansierade en enda överviktsenhet av det slag vi här diskuterar skulle en sådan omfördelning av resurser kosta cirka 2-3 Mkr per år. Pengar som redan första året skulle kunna ge tillbaka hela den insatta summan och därefter generera en minskad belastning på socialförsäkringssystemet som under en tjugoårsperiod skulle uppgå till cirka 45 Mkr. för varje årskull man tog in i en sådan behandlingsprocess. I försäkringskassans interna resultatrapportering skulle man märka detta som en minskning av ohälsotal och antalet långtidssjukskrivna
11. carina perssson liv ”a
possible best case”
11.1 En organisatorisk idé
11.1.1 Ett nätverksperspektiv och ett case management team
I början av vår rapport skrev vi att ju mer man tittar på fenomenet fetma ju mindre känns begreppet vårdkedja relevant. Skälet är att fetma så uppenbart är en multifaktoriell problematik där både orsaker bakom och konsekvenser av fetman kräver en mångfald av infallsvinklar för att kunna hanteras.
Därav följer att begreppet vårdnätverk förefaller vara mera relevant. En erfarenhet som finns från många komplexa sjuk- och vårdförlopp. Tanken rör sig t.ex. i riktning mot ramla-mellanstolarna-problematiken som finns kring äldre sjuka och där man från Äldrecentrums sida föreslagit någon form av koordinatorsfunktion eller vårdsamordnare. Liknande tankar har vi själva stött på i studier kring rehabilitering av så olika målgrupper som diffusa rygg-nackproblem, dubbeldiagnoser psykiatri – missbruk, psykiska sjuka som är döva[55]. I samtliga dessa fall har man dragit slutsatsen att någon form av multikompetent team krävs för att hantera en multifaktoriell problematik
Då det gäller psykiskt funktionshindrade har begreppet ”case manager” använts för att beskriva en funktion vars uppgift är att utifrån ett helhetsperspektiv fungera i rollen som vårdsamordnare och hopknytare och skapare av multikompetenta team för att samordna och effektivisera insatser kring den enskilde[56]. I Sverige har denna roll delvis tagits inom ramen för reformen med personliga ombud för psykiskt funktionshindrade
Det är alldeles uppenbart att denna typ av lösningsmodell ligger nära till hands för behandling av fetma. Fetma är en multifaktoriell problematik. Dagens insatser inriktas mera mot symtom än orsaker. Dagens insatser är dåligt koordinerade. Ingen har ett helhetsgrepp på frågan. Ingen har heller ett ansvar för behandling av fetma. Om man medvetet skulle skapa en ineffektiv modell för behandling av fetma är det svårt att föreställa sig en mer ineffektiv metod och modell än dagens såsom den bedrivs inom primärvård och slutenvård..
Sammanfattningsvis är skälen för att tänka i ett multikompetent case-management team följande;
* en multifaktoriell problematik som kräver många kompetenser för att förstå, bemöta och behandla
* en problematik där symtom, konsekvenser och underliggande orsaker är komplext sammanvävda i varandra
* en problematik som spänner över många ansvarsområden och disciplingränser och där ingen aktör annars har ansvar för helheten
* en problematik som kräver koordinerad och samordnad behandling av flera olika insatser under lång tid både för att få effekt och att förhindra återfall
11.1.2 Ett casemanagement team
Sålunda förefaller den självklara lösningen vara att skapa (utveckla befintliga) ett antal multikompetenta team med uppgift att arbeta med överviktsfrågan inom sitt ansvarsområden. Man skulle kunna kalla dem case management team eller varför inte överviktsenheter. Ett sådant team skulle kunna bestå av 3-5 personer med kompetenser inom t.ex. följande områden
* sjukgymnast eller annan paramedicinare
* sjuksköterska
* beteendevetare eller kurator
* dietist
* läkarkompetens och/eller barnläkare (på konsult/timbasis)
En av dessa bör vara chef. Det förefaller också vara naturligt att detta team skulle arbeta med mycket nära relationer till primärvården som kanske skulle vara den naturliga samverkansparten. Man skulle kunna tänka sig en modell där vårdcentralerna skulle kunna svara för remittering till och efterkontakter med patienter sedan en behandlingsperiod avslutats.
En sådan överviktsenhet skapar i sitt arbete ett partnerskap i form av ett professionellt nätverk med ett antal olika nyckelaktörer kring den enskilde patienten och är den sammanhållande länken i insatserna kring den enskilde. Ungefär som i bilden nedan
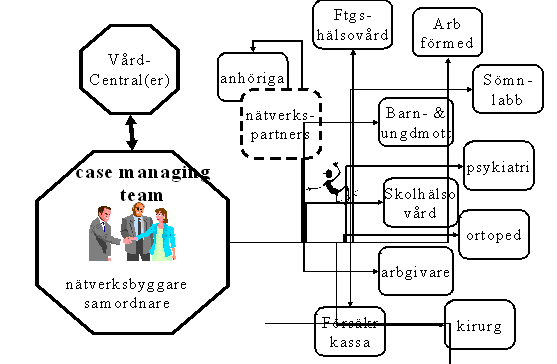
11.1.3 Dalarna i sin helhet
Om man sedan skulle placera detta i ett länsperspektiv väcks direkt frågan om hur många sådana enheter som skulle behövas. Svaret beror naturligtvis på vilken ambitionsnivå man har. Ytterst handlar detta om man som beslutsfattare har ett effektivitets- och investeringsperspektiv kring behandling av fetma eller endast ett snävt budgetperspektiv.
Vi utgår från följande fakta
* primärvården (vårdcentraler samt barn- och ungdomsmottagningar) är basen i hälso- och sjukvården och bör vara starkt integrerad med behandling av övervikt
* behandling av fetma bör ske på rimligt avstånd från bostaden så att långsiktighet och kontinuitet blir möjlig
* fetma är ett omfattande problem och berör många tusen personer i Dalarna
Då blir det ganska naturligt att tänka sig 5 överviktsenheter i Dalarnas Län (idealfallet är en per närsjukvårdsområde), var och en kopplad till och med ett intensivt partnerskap med ett antal (4-8) vårdcentraler samt barn- och ungdomsmottagningen varifrån patienterna remitteras och som har ansvar för den långsiktiga uppföljningen av arbetet vid överviktsenheterna.
Detta förutsätter naturligtvis inte att man nyanställer all denna personal och/eller att de behövs helt nya och friska pengar för att göra detta. Ur ett ledningsperspektiv handlar det ytterst om var en insatt skattekrona inom vården ger bäst hälsoeffekt[57]. Och då handlar det mer om att tänka i termer av omfördelning eller omprioritering av resurser.
Naturligtvis ligger det i sakens natur att bygga vidare bl.a. på det arbete som sker i dag vid enheterna i Särna och Ludvika. Det kan också ligga en poäng i att det både finns överviktsenheter som arbetar med den öppna behandlingsmodell man har i Ludvika och den slutenvårdsmodell som finns i Särna. De kan utgöra varandras komplement.
Men för att detta ska fungera och att nätverksarbetet ska fungera på en länsövergripande nivå, krävs förmodligen någon form av central kompetensbank och koordinatorsfunktion som skulle kunna tänkas ha ansvar för metodutveckling på de olika överviktsenheterna, kompetensutveckling kring överviktsfrågor inom sjukvården samt skapa samordning och rollfördelning mellan de olika insatserna. Ungefär som skisserats i bilden nedan
11.2 Carina Perssons liv i ett tänkbart best case
Ett sådant sätt att organisera arbetet mot övervikt och fetma kommer i förhållande till dagens sätt att innebära ett stort antal skillnader
* för Carinas del bättre tillgång till behandling mot övervikt, närmare hemorten och bättre integrerad till annan vård. Insatserna kommer också tidigare i hennes liv, vilket leder både till större sannolikhet för framgång och kortare period av sjukdom och sjukskrivning
* för sjukvården skulle det innebära
bättre remitteringsmodeller, tidigare intervention, mindre rundgång i
systemet, och fokus på rätt sak tidigt – sammantaget bättre kostnadseffektivitet i behandlingsarbetet
* för försäkringskassan mindre och kortare sjukskrivning för varje individ, färre antal sjukskrivna och lägre ohälsotal
* för
alla andra patienter; en högre tillgänglighet och nära till kunskap om fetma. Fler patienter skulle kunna få
vård
12. slutsatser
Avslutningsvis vill vi i punktform lyfta fram
några övergripande slutsatser av denna studie
12.1 För de två vårdenheternas del
* de verksamheter för behandling av övervikt som finns i Dalarna idag förefaller vara utomordentligt lönsamma för landstinget
* de är mer lika varandra till synsätt och innehåll än vad man inledningsvis får anledning att tro
* de finns goda skäl att permanenta och utveckla dessa två och komplettera dem med fler – en per närsjukvårdsområde vore en naturlig lösning
* de skulle sannolikt vinna på att ha ett större erfarenhetsutbyte med varandra
12.2 För landstingets del
* den relevanta beslutsfrågan för landstinget i Dalarna är inte vilken av dessa två verksamheter som ska vara kvar. Den borde vara hur många enheter för behandling av övervikt behövs, hur ska de byggas upp och organiseras och hur ska de samspela med i första hand primärvården samt barn- och ungdomsvården
* ur ett ekonomiskt perspektiv skulle ett antal sådana enheter höja kostnadseffektiviteten för sjukvården i Dalarna på ett påtagligt vis. Man skulle sannolikt bli samhällsekonomiskt mera effektiv
* ur ett investeringsperspektiv skulle det också vara ett sunt beslut med goda avkastningsmöjligheter i både framtida hälsa och framtida ekonomi. Det är svårt att föreställa sig ett vårdekonomiskt beslut som vid sidan av alla de goda hälsoeffekter som kan uppstå som kan skapa ett större landstingsekonomisk och samhällsekonomiskt medrvärde
* ett beslut i denna fråga förefaller i första hand inte vara ett medicinskt utan ett vårdpolitiskt prioriterings-, resursfördelnings- och planeringsproblem
12.3 Andra offentliga aktörer
* ur
både försäkringskassans och
landstingets perspektiv vore en finansiell samordning av resurserna t.ex. för
rehabilitering av överviktiga en klok åtgärd
* även för försäkringskassans del torde vinsterna av en sådan investering vara betydande och uppgå till många hundra procent
12.4 intressanta frågor att gå vidare med
Denna studie har varit den första av sitt slag. Den
har lett till minst tre intressanta följdfrågor att fundera över och
frågeställningar som i första hand ägs
av vårdplanerare och vårdpolitiker i landstinget i Dalarna
* hur ska göra för att få in man barn- och ungdomsperspektivet på ett mer systematiskt vis då gäller behandling av övervikt och fetma
* hur ska man på ett bättre vis kunna få in det förebyggande perspektivet i arbetet kring övervikt och hälsa
Båda dessa frågor handlar om att så tidig som möjligt reagera inför hotet om den ökade övervikten inom befolkningen och att förebygga och förhindra framtida lidande och vårdkostnader.
Den tredje frågan är mer en genomförandefråga
* om man bestämmer sig för att bygga ut en nätverksstruktur för organisering och ledning av arbetet kring övervikt och fetma. Hur bör man då gå tillväga. Det finns rikligt med erfarenheter från andra multifaktoriella områden inom vården för hur sådan nätverksorganisering bör byggas ut och ledas
13. Ett tack
Slutligen vill vi påpeka att denna rapport är framväxt i ett systematisk samarbete och dialog med ett betydande antal kunniga, kompetenta och hängivna människor inom detta område. Det som vi lite vanvördigt kallat vår ”expertgrupp”[58]. Det är er kunskap denna rapport bygger på. Utan den hade rapporten aldrig fått något värde. Vår roll har varit att ge er kunskap en lite annorlunda struktur.
Tack för att ni bidragit till att skapa denna gemensamma produkt
Ingvar Nilsson &