Primärvården - klämd mellan sköldarna
Eva Nilsson Lundmark/KRUT & Ingvar Nilsson/SEE
Efter en idé lånad av primärvårdschef Kristina Ekstrand
1999-08-15
version 1:0
Denna version är preliminär - kommentera oss, argumentera med oss och
kritisera oss gärna
i.nilsson@seeab.se, 08/551 520 69. Fax 08/551 521 69
Primärvården har under de senaste tio åren varit utsatt för utomordentligt stora förändringar. Allt från husläkarreformen, via konkurrensutsättning till att ta hand om allt större delar av de patientgrupper som tidigare vårdats inom slutenvården.
Under denna period har bilden av vad primärvård egentligen är blivit att otydligare och otydligare och idag är det ganska få som kan sätta ord på vad primärvårdens kärnverksamhet och grundläggande verksamhetsidé egentligen är. Man får i regel lika många svar som personer man frågar. I vissa delar av landet är primärvården sammanhängande arbetsenheter med ett integrerat arbetssätt och synsätt som grund (vårdcentraler) i andra delar av landet är primärvården uppsplittrad på ett flertal olika händer, hemsjukvården för sig, mödravården- och barnahälsovården för sig och familjeläkaren för sig. Vi pratar om ett begrepp som kan betyda praktiskt taget vad som helst. En fungerande ytterst preliminär definition skulle kunna vara; primärvården utgör sjukvårdens första linje. Problemet med denna definition är att den inte ger någon som helst vägledning för vad som är och bör vara primärvårdens uppdrag och var gränserna mot andra aktörer går.
Förhoppningarna om vad primärvården ska kunna uträtta har samtidigt ökat högst påtagligt. Ibland får man som utomstående bilden av att primärvården är en mirakelinrättning som ska uträtta allt det som övriga delar av välfärdssystemen inte lyckas med.
Detta PM - som enbart ska ses som ett försök att sortera lite begrepp i denna svåra fråga (och på intet sätt gör anspråk på att peka på lösningar än mindre hur dessa kan genomföras) - har kommit till efter att vi som konsulter haft förmånen att arbeta med verksamhetsutveckling under de senaste fem åren med ett femtiotal vårdcentraler. Den konkreta idén i form av några av figurerna nedan har vi med benäget tillstånd lånat från Kristina Ekstrand som är primärvårdschef i den kommunala primärvården i Katrineholm.
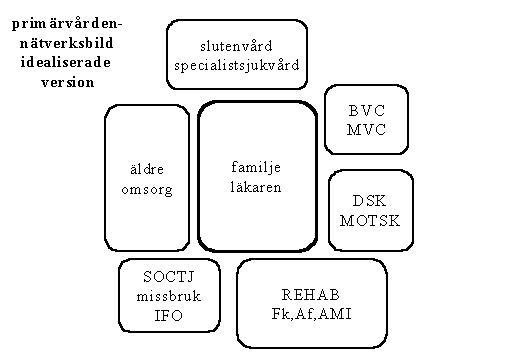
Då man samtalar med personer inom primärvården sägs det ibland att primärvårdens personal är specialister på helhetssyn. Kopplat till detta kan man både inom professionen och från omvärlden få bilder av primärvården som en sorts nav i ett nätverkssystem. Primärvården är med detta synsätt en sorts sammanhållande faktor. Då man talar om primärvård har också många människor bilden av att det är familjeläkaren (husläkaren, provinsialläkaren) som är systemets huvudaktör. Familjeläkaren blir med detta synsätt denna kunskapsintensiva organisations spjutspets. Man får då en bild ungefär av det slag vi nedan visar.

Det bilden visar är en sorts nätverksmodell för lokal välfärd med primärvårdens familjeläkare i centrum. Denna läkare samspelar med
* den egna organisationens barnhälsovård och mödrahälsovård som barnläkare och utgör den medicinska spetskompetensen
* distriktssköterskor och mottagningssköterskor
* med den kommunala äldreomsorgen men också i trepartsrelationer med geriatriken
* med slutenvårdens olika läkare (geriatrik, ortopedi, onkologi, medicin etc)
* med övrig specialistsjukvård såsom öppenvårdspsykiatrin
* med socialtjänstens olika delar t.ex. missbruksenheten kring missbrukare eller IFO kring utsatta barn och familjer
* med diverse olika samverkansprojekt av rehabnatur och med samverkanspartners som försäkringskassa och AMI
Den ideala bilden av familjeläkaren beskriver ett harmoniskt nätverksarbete i balans med omvärld och sidopartners
Men bilden ovan är inte rättvisande. Den utgör i högsta grad en sorts idealiserad föreställning om hur det borde vara i landet Idyllien. Praktiskt taget all primärvårdspersonal vi mött de senaste fem åren (och detta är långt över tusen personer) vittnar om en helt annan verklighet. Mer objektivt har vi också andra indikationer; allt fler och fler familjeläkare som sjukskrivs till följd av utbränning, stora svårigheter att rekrytera både sköterskor men framförallt läkare och besätta de tjänster som finns. I Stockholmsregionen, för att ta ett annat exempel, har under de senaste åren ett flertal vårdcentraler tvingats stänga för kortare eller längre perioder till följd av personalbrist.
Vad som i praktiken har hänt är att primärvården har invaderats av samtliga vårdgrannar som ställer allt större och större krav på den. Det som på förra bilden ser ut som ett harmoniskt nätverksförhållande upplevs i själva verket som ett ensidigt förskjutande av gränser och ställande av krav från sidoparternas sida. Med en alltmera trängd och pressad familjeläkare som ett av de negativa resultaten
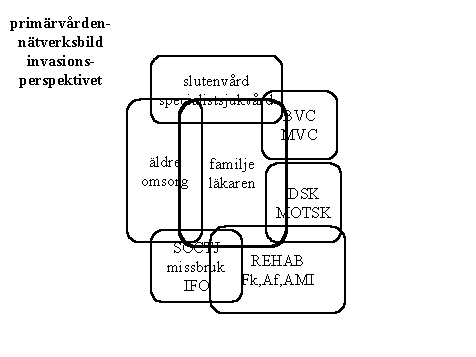
* slutenvården övervältrar allt fler och allt sjukare personer till primärvården utan att resursöverföringen står i takt med uppdragsövervältringen
* specialistsjukvården ställer allt mer och mer kravet att primärvården ska fungera som en sorts första linje inom sjukvården, t.ex. ta hand om alla psykiskt sjuka med "lättare" symtombild
* socialtjänsten ställer allt större krav på primärvårdens insatser i olika samverkansprojekt allt från missbruk till barn i riskzon
* kraven på primärvårdens medverkan i flera olika rehabaktiviteter allt från långtidssjukskrivna, via rygg - nackdiagnoser till missbrukare ökar
* äldreomsorgens krav med allt sjukare patienter och patienter i livets slutskede upplevs som mer och mer pockande
I själva verket står vi inför en situation där varje enskild aktörs beteenden inom en del av vårdsystemet återverkar på och påverkar alla andra aktörer. Skär psykiatrin ner inom sin öppenvårdsdel uppstår ett större patienttryck på primärvården. Förändras distriktssköterskornas arbetsuppgifter påverkas familjeläkaren. Ska man arbeta mer med förebyggande arbete med utsatta barn påverkas alla andra delar av vårdsystemet. Det hela fungerar som ett antal kommunicerande kärl.
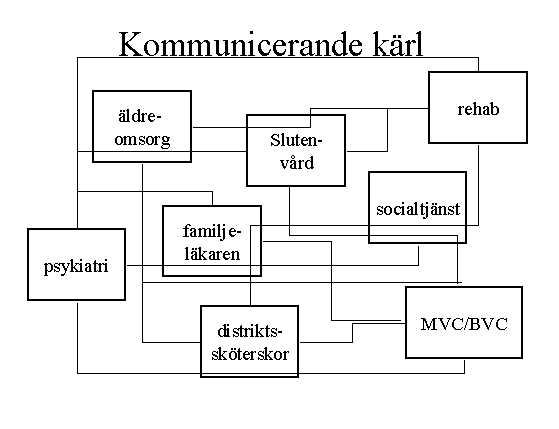
Det som inträffar inom vården är att rörelseriktningen i dessa kommunicerande kärl förefaller vara relativt enkelriktad. Ett stort antal av övervältringsmekanismerna förefaller ha primärvården som slutmottagare.
En stor del av detta görs med de bästa avsikter. Man vill skapa vårdnätverk och helhetssyn kring den enskilde klienten. Man vill också i allt mindre grad bidra till att hospitalisera sjuka människor. Men detta nya arbetssätt ökar i högsta grad belastningen för de som arbetar inom sjukvårdens öppna del - kanske främst primärvården
Men man ska inte heller blunda för att en annan drivkraft kan ha varit strikt ekonomisk. Det blir för det offentliga totalt sett billigare att vårda patienten i hemmet, genom polikliniska insatser eller inom vårdformer med lägre och enklare bemanning. Det vi i praktiken upplever är en tillbakavältring av vårduppgifter från den offentliga sektorn till den informella sektorns vårdarbete i hemmet (LÄS; oavlönat kvinnoarbete).
Både strävan efter helhetssyn, avmedikaliseringen och sökande efter billigare lösningar kan ur ett samhällsperspektiv anses vara goda och vällovliga åtgärder. Men det blir konsekvenser av det. En oavsedd biprodukt riskerar att bli en utsliten primärvård. Och om inte primärvården har resurser, en verksamhetsidé eller arbetsformer som motsvarar den nya tidens krav kan konsekvensen bli att man inte kan lösa uppgiften, vilket sannolikt kommer att slå tillbaka på övriga delar av vårdsystemet. Man kanske riskerar att skapa onda och självförstärkande cirklar.
Men det är inte nog med detta. Det politiska systemet både lokalt, regionalt och centralt ställer mängder med krav på vad primärvården ska uträtta. Förväntningarna är mycket stora både från kommun, landsting och stat. Kunskaperna och insikterna om vad som är möjligt att uppnå är inte alltid baserade på fakta utan kanske mera på önsketänkande och illusioner.
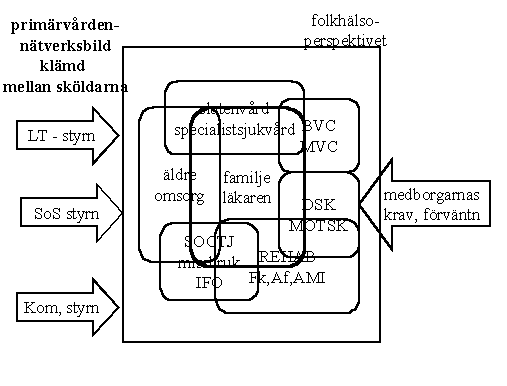
Låt oss ta ett exempel. Då man läser landstingets i Sörmlands krav på primärvården inför verksamhetsåret 19991, kan man hitta ett hundratal olika krav på vad primärvården ska kunna uträtta. Kraven är inte inbördes rangordnade eller prioriterade eller relaterade till resurstillgång. De förekommer som en lång flersidig uppräkning över olika saker som primärvården förväntas uträtta. Stort och smått, angeläget och mindre angeläget, kortsiktiga och långsiktiga frågor - allt om vartannat. Det är inte så att det är fel, irrelevant eller onödigt det som finns i styrdokumentet.
Men det går inte att styra efter. Det finns inga egentliga prioriteringar som stöd för hur detta dokument ska kunna omvandlas till en lokal verksamhetsplan. Dokumentet kan ses som en lång och oprioriterad önskelista.
Man får vara glad att det finns kloka chefer som kan leda ändå och duktig sjukvårdspersonal som är beredd att lösa sina uppgifter oavsett vad som står formulerat i olika styrdokument.
Samtidigt ökar statsmakternas (regeringens och socialstyrelsens) olika krav på primärvården i form av dokument som "patientens ställning i vården" med alla de krav detta medför. Inte heller dessa krav känns vare sig som orimliga eller ens felaktiga. Men de utgör resurskonsumerande krav i form av mer tid till den enskilde patienten för en organisation som redan idag upplever stark tidsbrist som ett av sina stora problem.
I Katrinehholm (som är en kommun som på försök framgångsrikt bedriver kommunal primärvård) tillkommer dessutom förverkligandet av alla de lokala politiska mål och avsikter som kan finnas kring primärvården utöver landstingets mer centrala mål, vilket är en följd av att man både erhåller styrimpulser från kommunens socialnämnd och landstinget.
Alla dessa styrimpulser innehåller rikligt med målkonflikter, Ofta kan man t.ex. i samma styrdokument finna följande parallella krav
* mer tid för varje patient
* högre tillgänglighet för alla patienter
* högre kvalitet i patientmötet
* omhändertagande av fler patienter
* spara pengar och håll budget
Det är svårt att se hur denna ekvation ska gå ihop. De målkonflikter som finns (och som alltid kommer att finnas) överlåter man åt enskilda verksamhetschefer, vårdcentralschefer eller vårdpersonal att lösa. Styrningen är minst sagt tvivelaktig och utgör ofta mera ett problem och ett hinder för att skapa en bra verksamhet än ett stöd och en ledstjärna.
Ovanpå detta kommer alla de patientkrav som ställs på primärvården. Patientens ställning inom vården i stort håller på att förändras och det är bra. Den ödmjuke, undfallande patienten håller på att försvinna och ersättas av en kravställande och stundtals ganska kunnig patient. Och detta är också bra.
Men vi har kanske så starkt betonat krav på tillgänglighet och service m.m. att vi kanske skapar hjälplösa klienter som allt mer uppsöker vård för krämpor som inte i egentlig medicinsk mening kräver professionella insatser.
Ett mycket tydligt sådant exempel är hur avskaffandet av vårdavgift för barn i princip blockerat delar av barnsjukvården med relativt enkla och okomplicerade förkylningar och på så sätt trängt bort andra mera krävande patienter. Patienter som i grund och botten har ett större objektivt behov av vård.
Vi har svårt att tro att meningen ska vara att det som på kort sikt uppfattas som tillgänglighet och service på lång sikt ska leda till en ökad hjälplöshet från patienternas sida och en ökad medikalisering av tämligen omkomplicerade åkommor. Vi får en sorts hjälplöshetens onda cirkel.
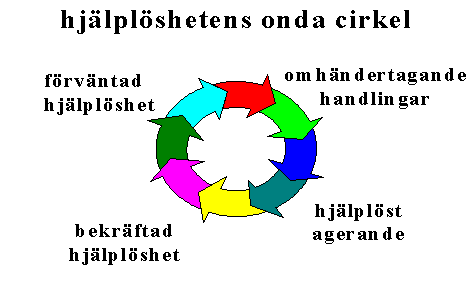
På område efter område har vi tenderat att professionalisera och/eller medikalisera olika former av problem med allt större hjälplöshet som följd. Vård skiljer sig från praktiskt taget alla andra tjänster som erbjudes genom att det inte är efterfrågan som styr utbudet. Tvärtom är det ofta så att det är utbudet som styr efterfrågan2. Låt oss ta ett exempel. Då man i ett sjukvårdsområde i Stockholm för några år sedan ville minska belastningen på akutmottagningen på "det stora sjukhuset" (man hade ett väldigt stor andel "onödiga" besök) öppnade man inom primärvården ett antal närakuter på vissa vårdcentraler med tanken att den ökade tillgängligheten skulle dra till sig de mindre sjuka från sjukhuset med dess långa väntettider. En omfördelning enligt principen "lägsta
effektiva omhändertagande nivå" (LEON). Resultatet blev helt annorlunda. Besöken ökade både på närakuterna och sjukhuset. Det ökade utbudet hade skapat sin egen efterfrågan.
Tendensen verkar vara att ju mer vi bygger ut och ökar tillgänglighet, desto större blir patienttillströmningen. I denna mening kommer vårdefterfrågan (vilken är något helt annat än vårdbehovet) aldrig att kunna tillgodoses. Så här kan det naturligtvis inte få fortgå.
Som lök på laxen förväntas också primärvården att delta i och arbeta med alla de övergripande folkhälsofrågor av strukturell natur som finns. Man förväntas arbeta med allt från missbruk till trafiksäkerhet. Detta är inte heller fel. Sannolikt leder en sådan inställning både till bättre folkhälsa och ett kostnadseffektivt utnyttjande av resurserna.
Man förväntar sig att primärvården ska arbeta med all sorts prevention från familjeläkarens individuella preventionsarbete kring den enskilde patientens övervikt och alkoholvanor till att bidra till det övergripande strukturella preventionsarbetet såsom bostadsbyggande och planering av trafikleder.
Problemet är bara att definierat på detta vis är, lite hårddraget, allt samhällsplaneringsarbete folkhälsoarbete och vill vi att primärvården ska delta stiger kraven ytterligare på denna organisation.
Det som förstärker bilden är att man ofta föreställer sig att vårdkonsumtion fungerar på ungefär samma vis som konsumtion av andra varor. Sålunda föreställer man sig att medborgaren/klienten/patienten har god förmåga att i en sorts kundroll artikulera sina önskemål och att det politiska systemets roll är att reagera på dessa artikulerade önskemål genom olika former av beslut. Sålunda; om allmänheten ger uttryck för önskningar om högre tillgänglighet av primärvård i form av öppettider, jourmottagning, öppen mottagning etc, är det politikens roll att arrangera detta. Ungefär som i figuren nedan
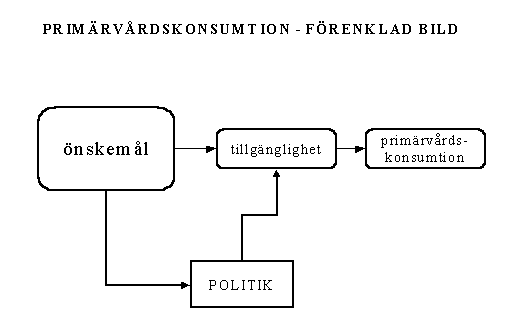
Men nu fungerar ju inte sjukvård som vilken konsumtionsvara som helst. I all synnerhet inte solidariskt finansierad sjukvård. Till att börja med finansierar inte patienten själv sin vård direkt utan gör detta i huvudsak indirekt via skattesystemet. Prislapparna på förbättrad service och ökad tillgänglighet fördelas på ett osynligt vis på många. För den enskilde återspeglas detta ytterst mariginellt varför kostnadsbilden praktiskt taget saknar betydelse för den enskildes beslut att konsumera vård.
För det andra är inte kundrollen på något sätt självklar. Just inom vård och omsorg är den enskilde många gånger inte i stånd av avgöra vilka behov man har. Det är en av de egenskaper som gör att en av vårdens nyckelfunktioner är att avgöra behovsbilden - det kallas diagnosticering. Man är många gånger inte ens i stånd att som patient avgöra vem man har behov av att träffa.
Men det finns andra komplikationer. De som gör sin röst hörd i kön av vårdsökande är de röststarka. De som har vana vid att artikulera sina önskemål. De som inte hörs är de som är för sjuka, för trötta, för gamla eller för svaga eller ovana att ge uttryck för sina behov. De blir därmed i onödigt hög grad undanträngda från medicinskt angelägen vård. Samtidigt vet vi att det förekommer rikligt med personer inom primärvården som ur strikt medicinskt perspektiv inte har där att göra. De kanske har andra problem, men inte medicinska. Men de har tillräckligt god förmåga att rösta med fötterna eller uttrycka sina önskemål för att komma fram till doktorn.
Teorin om marknaden säger att efterfrågan stimulerar framväxten av utbudet av tjänster. Sålunda är konsumentens önskningar det som skapar ett utbud av varor och tjänster. Men så fungerar det inte då det gäller skattefinansierad vård. Där råder det motsatta förhållandet. Ju mer vi ökar utbudet och ju mer vi ökar tillgängligheten desto större blir efterfrågan. På denna marknad kan aldrig efterfrågan stillas. Det kommer alltid att finnas behov som upplevs som otillfredsställda. Gapet mellan vad som medicinskt och medicintekniskt går att uträtta och vad vi finansiellt har råd med kommer alltid att existera. Eftersom vi i Sverige valt att inte låta plånboken och prislappen på det enskilda vårdtillfället vara avgörande för om den enskilde ska få vård eller ej måste vi införa andra ransoneringsystem. Någon som sorterar i kön av olika intressen som gör anspråk på våra gemensamma resurser för vård. Detta uppdrag ligger inom ramen för det politiska prioriteringsarbetet
Vi får alltså en bild av primärvårdskonsumtionen som mera liknar den vi har nedan.
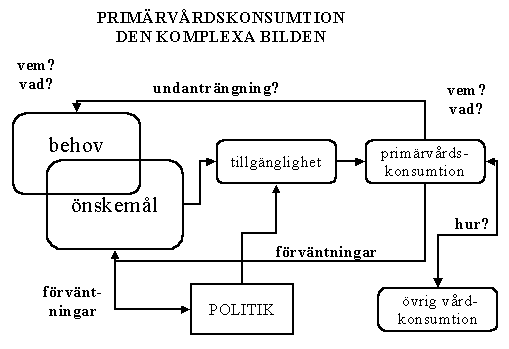
Låt oss nu peka på några intressanta komplikationer och frågor som uppstår i bilden. Låt oss säga att vi för en stund fokuserar på några mindre gynnsamma motkrafter som kan uppstå i ett skattefinansierat primärvårdssystem.
För det första är det så att ju mer vi låter önskemålen om tillgänglighet slå igenom i form av ökad faktiskt tillgänglighet, desto mer bygger vi upp förväntningar om allt högre tillgänglighet. Ju högre förväntningar, desto större krav. Vi kommer in i en självförstärkande cirkel.
För det andra, eftersom behov och efterfrågan inte helt sammanfaller finns det en betydande risk att vi genom hög tillgänglighet för de röststarka skapar undanträngningsmekanismer för de som har verkligt stora behov av vård (äldre, kroniker, psykiskt sköra människor, lågutbildade etc).
För det tredje är det kanske så att det politiska systemet kommer i ett osunt beroendeförhållande till de röststarkas förväntningsbild kring vården. Inte bara så att man låter sig påverkas av deras ljudliga krav utan också kanske bidrar till dessa överdrivna förväntningar, t.ex. genom att i ett "svagt ögonblick" eller till följd av "käpphästar" göra ogenomtänkta utfästelser som har stora negativa konsekvenser för vårdutbudet i sin helhet.
För det fjärde finns det en föreställning om att hög tillgänglighet av god primärvård ska kunna avlasta slutensjukvården. Och så kan det kanske också fungera i vissa fall och i all synnerhet på kort sikt. Men många erfarenheter talar för att det motsatta kommer att inträffa. Ju högre tillgänglighet man får inom primärvården desto mer tenderar övrig vårdkonsumtion att öka. (man skriver fler remisser, upptäcker fler sjukdomar och symtom, fler behov av en "second opinion" etc allt mekanismer som ökar trycket på övriga vårdgrenar).
Med andra ord styrs kraven på primärvårdens tillgänglighet av en mängd olika faktorer. En del rimliga och medicinskt motiverade. Andra är uttryck för en mängd olika mekanismer, varav några inte särskilt godartade; den sociala hjälplösheten, frånvaron av prioriteringar, oklar styrning, orimliga politiska förväntningar och löften etc.
Om vi ska komma något längre än att ständigt öka tillgänglighet och vårdutbud och därigenom både förstärka den inlärda hjälplösheten och de ständigt växande förväntningar krävs att man både politiskt, administrativt och mediciniskt tar ställning till vilken primärvård vi ska ha i framtiden. Vi måste bestämma vad som bör vara dess uppdrag och verksamhetsidé, dess roll och gränser i förhållande till andra vårdaktörer samt vilka prioriteringar som ska gälla för denna primärvård.
Om vi tittar på alla de enskilda krav och förväntningar som riktas mot primärvården är de alla var för sig säkert både kloka och rimliga. Det är då vi ställer samman och granskar helheten som bilden klarnar. Uppdraget blir plötsligt övermäktigt. Det blir en aning enklare att förstå varför så många primärvårdsorganisationer upplever sig som otillräckliga, varför sjukskrivningen av personalen ökar och varför rekryteringsvårigheterna inte går att lösa. Vem har lust att arbeta under sådana betingelser? Vi möter en mycket hårt pressad organisation som i hög grad bärs av lojaliteten och engagemanget hos de anställda. Vi möter en organisation där förväntningar och krav har växt snabbare än resurserna. Men vi möter också en organisation där ledningsmodeller, yrkesroller och arbetsfördelning många gånger utgör omedvetna och konservativa speglingar av historien.
Hur ska då detta hanteras? Rent principiellt existerar ett antal olika lösningsvägar, en del attraktiva andra inte. Utan att slutgiltigt ta ställning till dem, väljer vi här att presentera några alternativ;
* En väg skulle kunna vara att mycket tydligare prioritera och välja bort inom primärvården för att på så sätt minska trycket på organisationen. Minska tillgängligheten skulle kunna vara en delstrategi inom ramen för denna modell. I så fall kommer vi att konfronteras med den besvärliga och obekväma frågan: vad och vem ska väljas bort? KRYMPNINGSSTRATEGIN.
* En annan väg skulle kunna vara att tilldela organisationen mer resurser. Då man pratar om resurser kanske vi i första hand tänker pengar. Detta skulle kanske kunna vara möjligt. Men den verkliga resursen inom primärvården - utbildad, kunnig och hängiven personal - är en bristvara som det råder stor konkurrens om. Behovet av personal är större än tillgången. På kort sikt är detta delvis en återvändsgränd. "MORE OF THE SAME STRATEGIN"
* En tredje väg är att göra som nu. Blunda för hela situationen och jobba vidare med gradvis allt högre krav på organisationen med utbrända medarbetare och personalflykt som följd. På sikt leder detta till en förbrukad organisation med allt lägre förmåga att lösa sin uppgift .STRUTSSTRATEGIN
* Den fjärde vägen är att börja jobba på ett helt nytt vis inom primärvården och i samspelet mellan primärvården och dess vårdgrannar. Att genomföra det förändringsteoretiker kallar förändring av andra graden. Ett första steg i ett sådant är att definiera och bryta ner och tydliggöra primärvårdens allmänna uppdrag till konkreta styrimpulser.
UTVECKLINGSSTRATEGIN
För att överhuvudtaget kunna värdera och ta ställning till hur man ser på framtidens primärvård är det ett antal centrala frågor som pockar på belysning och kanske också fundamentala omprövningar. Låt oss ge några exempel på sådana frågor
* hur ska rollfördelning och arbetsfördelning mellan primärvården och andra vårdaktörer se ut i framtiden. Vad bör hanteras av primärvården och vad bör hanteras av andra aktörer
* som en följd av detta; hur ser gränserna ut mellan primärvård och samverkanspartners och vem har rätt och möjlighet att överskrida och/eller flytta sådana gränser?
* Hur bör roll- och arbetsfördelningen inom primärvården se ut? Vilka arbetsuppgifter bör olika yrkesgrupper ha och vilka omfördelningar är möjliga och/eller lämpliga att genomföra. Vilken kompetens kommer att behövas för olika yrkesgrupper
* Detta leder i all synnerhet till en fokusering på läkarrollen i förhållande till alla andra yrkesgrupper. Vad kan och bör vara läkaruppgifter och vad kan och bör hanteras av andra yrkesgrupper
* Hur ska fördelning mellan arbetet kring prevention (både individuell och kollektiv) och kring ren sjukvård vara? Vad är konsekvenserna av en förändrad prioritering?
* Hur kan och bör arbetet ledas inom primärvården? Kring vilka frågor och på vilket sätt är ledning, styrning och planering meningsfull?
* vilket bör alltså uppdraget för framtidens primärvård vara och hur kan detta uppdrag formuleras i relation till de förväntningar och de kringaktörer primärvården har att agera tillsammans med
* hur påverkar svaren på dessa frågor behoven av resurser både då det gäller pengar, men framförallt kompetens och bemanning? Finns dessa resurser tillgängliga eller ej?
Alla dessa frågor är avhängiga av varandra, precis som ett system av kommunicerande kärl. Ändrar du på en parameter leder det till konsekvenser i alla andra avseenden. Stora eller små, positiva eller negativa. Det är detta som ibland brukar kallas helhetssyn
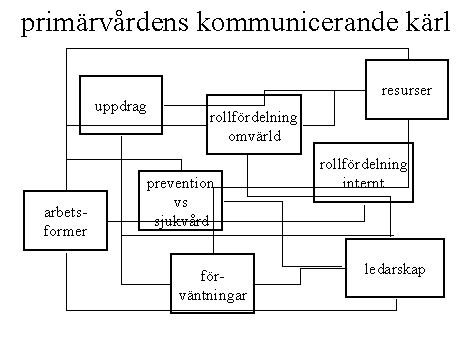
Sammanfattningsvis kan man betrakta primärvården som en ytterst pressad och utmattad organisation. Kanske skulle man kalla primärvården en anorektisk organisation med ringa underhudsfett och svag motståndskraft mot infektioner. En organisation som vacklar. Sådana organisationer borde i den bästa av världar (precis på samma sätt som vi borde som individer) stanna upp, sätta sig ner och tänka och värdera vilka alternativ man står inför.
Men man gör det tyvärr ytterst sällan. Orken finns inte riktigt. I stället biter man ihop för att härda ut ytterligare ett tag. Vi är övertygade om att detta är lika dåraktigt för individer som för organsationer. Ofta möter vi i denna typ av situationer både människor och organisationer som säger ungefär så här, det är klart att jag borde förändra mitt liv, men inte just nu det är "fel tajming". Det är alltid fel tidpunkt. Vi tror att det är just då som man ska ta sin "time out". Åka iväg någonstans, ta en tur i den mentala helikoptern för att överblicka läget och värdera alternativen.
Om man försöker sammanfatta och spetsa till vår beskrivning kan man säga att ytterst förenklat föreligger två huvudalternativ. Det första, "business as usual" alternativet innebär att man i grova drag fortsätter som idag. Prioriterar lite bättre, väljer bort en del, tillför lite nya resurser (en kombination av krympnings-, struts- och more of the same strategierna). Detta trendscenario innebär att primärvården sannolikt kommer att fortsätta att vara en sorts restpost för övriga vårdaktörer, en sorts mädchen fur alles. Man reagerar på omvärldens beslut. Allt det som andra inte kan eller vill hantera blir en fråga för primärvården. I detta scenario kommer andra aktörer att definiera vad som blir primärvårdens uppdrag. Primärvården blir ett offer för omvärldens beslut och ställningstaganden. Vi kan lite tillspetsat kalla det primvården som slaskstratt.
Det andra alternativet innebär att man från primärvårdens sida stannar upp och på allvar ifrågasätter både nuvarande uppdrag, arbetsformer, ledning och rollfördelning för att med ett sådant ifrågasättande som grund definiera vad som kan och bör vara primärvårdens framtida uppdrag, hur denna verksamhet bäst bör ledas, hur den interna och externa roll och arbetsfördelningen bör se ut. Man tar aktivt ansvar för att formulera den framtida verksamhetsidén. Detta scenario skulle vi kunna kalla primärvården som spjutspets.
Det kan synas som att spjutspetsalternativet är det självklara valet. Men verkligheten är sällan så enkel. Att forma sin framtid på detta medvetna och aktiva vis innebär inte bara mycket arbete. Det innebär också en mängd omprövningar och att ta avsked från ett antal favoritföreställningar om hur världen borde vara beskaffad i stället för att möta världen som den är. Och som bekant innebär all förändring smärta och rädsla för smärtan. Det gör faktiskt ont när knoppar brister, men vad är alternativet?
Ingvar Nilsson & Eva Nilsson Lundmark
1999-08-15